2Servei de Radiologia.
Institut de Diagnòstic per la Imatge.
Hospital Universitari de Bellvitge.
CORRESPONDENCIA
Hospital Universitari de Bellvitge
Feixa Llarga s/n
08907 L’Hospitalet de Llobregat
E-mail: smq@bellvitgehospital.cat
RESUMEN
En este trabajo se discute la estrategia para obtener una anamnesis dirigida, y se exponen las pruebas complementarias claves para hacer un diagnóstico de certeza. El diagnóstico radiológico tiene un papel relevante en el estudio de estas enfermedades orbitarias.
RESUM
En aquest treball es discuteix l’estratègia per obtenir una anamnesis dirigida, i s’exposen les proves complementàries claus per fer diagnòstic de certesa. El diagnòstic radiològic té un paper rellevant en l’estudi d’aquestes malalties orbitàries.
ABSTRACT
This paper discusses how to obtain a directed medical history, also identifies the ancillary tests to reach the diagnosis of certainty. The radiologic diagnostic tests play a very important role in the study of these orbital disorders.
Introducción
Los procesos que asientan en la órbita pueden cursar con clínica superponible a un trastorno neuro-oftalmológico. Nos referimos a la diplopía y alteraciones de la motilidad extrínseca ocular, a las anomalías de la posición palpebral, proptosis y pérdida visual. Cuando los procesos se localizan en la región próxima al ápex orbitario la visión puede comprometerse en fases iniciales. Por el contrario, en procesos extracónicos o localizados en la región anterior de la órbita las alteraciones que aparecen de manera precoz afectan la posición del globo ocular, de los párpados o de la motilidad ocular. Los hallazgos que sitúan el proceso en la órbita son sutiles y pueden pasar desapercibidos. El objetivo de este protocolo es proporcionar las claves para el diagnóstico de procesos orbitarios que simulan patología de origen neuro-oftalmológico.
Historia clínica
La anamnesis y la exploración física son esenciales para el diagnóstico de cualquier enfermedad y es preciso realizar una investigación exhaustiva acerca de los signos y los síntomas. Los aspectos relacionados con la anamnesis se detallan en la Tabla 1.
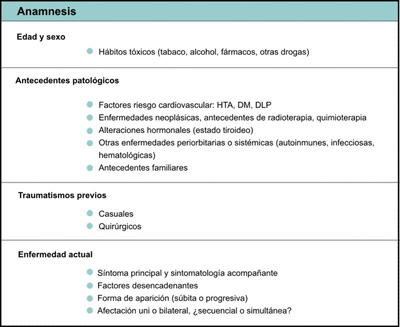
Tabla 1. Anamnesis
Tras la entrevista se realiza la exploración física dirigida. En cuanto a los signos y síntomas que se presentan en la Tabla 2 sugieren la localización del trastorno en la órbita. Podemos dividir a estos signos en dos grupos en función del valor localizador.

Tabla 2. Signos clínicos sugestivos de proceso orbitario
Grupo A
1. POSICIÓN DEL GLOBO OCULAR
El globo ocular puede presentar tres tipos de desplazamiento: axial (antero-posterior), no axial (vertical o lateral) o un desplazamiento mixto.Desplazamiento axial
La exoftalmometría mide la distancia en milímetros entre el marco óseo orbitario lateral y el centro de la córnea (exoftalmómetro de Hertel). Una asimetría intraindividual superior a 2 mm sugiere una anomalía de la posición del globo ocular, bien proptosis o enoftalmos. Debe mencionarse la pseudoproptosis que es la prominencia patológica de un ojo no secundaria al incremento del contenido orbitario. El diagnóstico de pseudoproptosis es de exclusión, por lo que siempre se debe descartar la proptosis. La etiología es múltiple, como aumento de tamaño del globo ocular (miopía magna), debilidad o parálisis de los músculos oculares extrínsecos (parálisis del tercer nervio), enoftalmos contralateral, asimetría del tamaño orbitario, o hendiduras palpebrales asimétricas.
La proptosis verdadera es producida por lesiones ocupantes de espacio dentro del cono muscular, alteraciones del marco óseo, o por aumento de presión venosa. Es importante establecer si ha instaurado de manera súbita o bien progresiva, o si aumenta con las maniobras de Valsalva. La proptosis pulsátil aparece con alteraciones de la pared ósea como en la hipoplasia del ala del esfenoides (neurofibromatosis), en casos de fístula carótido-cavernosa, y está producida por la transmisión de la pulsación del líquido cefalorraquídeo a la órbita.
El enoftalmos es el trastorno opuesto y puede observarse en fracturas de las paredes orbitarias, tumores orbitarios como las metástasis de carcinoma de mama de tipo esclerosante o de pulmón, y también en el síndrome de seno silente.
Desplazamientos no axiales (verticales y horizontales)/ distopia
Se pueden diferenciar las siguientes anomalías:
- Desplazamiento vertical: Hiperglobo o hipertopía /hipoglobo o hipotopía: Producidas por la invasión orbitaria de tumores del seno maxilar, síndrome del seno silente, o tras una descompresión orbitaria.
- Desplazamiento infero-medial: en tumoraciones de glándula lagrimal o quistes dermoides.
- Desplazamiento infero-lateral: en tumores nasosinusales, mucoceles o abscesos.
2. SIGNOS CONGESTIVOS
Los trastornos de la superficie ocular pueden producir congestión ocular y de los tejidos adyacentes. Algunas características que orientan hacia un proceso orbitario son:
- Congestión vascular de las inserciones de los músculos rectos: en la oftalmopatía asociada a enfermedad del tiroides.
- Vasos conjuntivales en sacacorchos (o en cabeza de medusa): fístula carótido-cavernosa.
- Anomalías vasculares en la piel palpebral: en el linfangioma, la variz orbitaria y el hemangioma capilar.
- Equimosis palpebral: en hematomas palpebrales, neuroblastoma metastático, leucemias o amiloidosis.
-
Edema del párpado inferior: meningioma, infecciones e inflamaciones locales (orzuelo o chalazión), metástasis orbitarias.
Grupo B
1. DIPLOPÍA
Este síntoma resulta de la desalineación de los ejes visuales de ambos ojos. En general los tres mecanismos implicados son anomalías inervacionales, musculares (miopatías) y alteraciones de la posición del globo ocular. En la diplopía de causa orbitaria solo concurren los mecanismos musculares y de alteración de la posición del globo ocular, y no suele presentar los patrones de hipofunción de las parálisis de los nervios motores oculares (causa inervacional). Cuando la alteración de la motilidad ocular es de tipo restrictivo, como en las fracturas de suelo orbitario o en la oftalmopatía asociada al tiroides, el test de ducción forzada puede ser de utilidad para diferenciar la paresia muscular de la restricción del músculo antagonista del que está en hipofunción. Las neoplasias o inflamaciones que afectan a un solo músculo producen diplopía en la posición diagnóstica de ese músculo. Las masas orbitarias de gran tamaño también pueden limitar las acciones musculares aún incluso sin que haya infiltración de los mismos. Típicamente la forma clínica de “órbita congelada” es debida a grandes masas orbitarias, metástasis orbitarias, o mucormicosis.2. ALTERACIONES PALPEBRALES
Se deben valorar tanto las alteraciones de la posición como del contorno.Posición palpebral
La posición normal de los párpados se debe establecer de acuerdo a las siguientes medidas:
- Distancia reflejo-margen: distancia entre el margen del párpado superior y el reflejo corneal centrado. Valores normales: 4–4.5 mm
- Hendidura palpebral: distancia entre margen palpebral superior e inferior. Normal en hombres: 7-10 mm y mujeres: 8-12 mm.
Ptosis
Según la etiología de base, se pueden distinguir 5 formas de ptosis:
1. Ptosis miogénica (función del elevador reducida)
- Las congénitas son muy frecuentes, están producidas por la disgenesia del músculo elevador del párpado superior.
- Las adquiridas aparecen en el contexto de enfermedades musculares locales o generales (oftalmoplejía externa crónica progresiva, miastenia, distrofia oculofaríngea, etc.)
3. Ptosis neurogénica. Existe un defecto de inervación bien adquirido o bien congénito (sincinesia) del músculo elevador. La parálisis del III nervio craneal es un ejemplo de ptosis neurogénica adquirida y la sincinesia de Marcus-Gunn de la causa neurogénica congénita.
4. Ptosis mecánica. Los procesos palpebrales locales que producen un aumento del peso se traducen en ptosis (neurofibroma plexiforme, grandes chalaziones, etc.) (Figura 1).
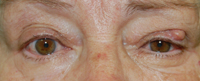
Figura 1. Paciente de 69 años con lesión palpebral de 2 años de evolución. La lesión era redondeada y tenía un diámetro máximo de 12 mm. Producía ptosis en el párpado superior izquierdo. El estudio histológico fue compatible con chalazión.
5. Ptosis traumática en caso de heridas penetrantes o traumatismos cerrados que afecten a la aponeurosis del músculo elevador.
Ante un paciente que consulta por ptosis del párpado superior se debe siempre considerar la causa aponeurótica puesto que es la más frecuente, y si se confirma serán innecesarios estudios complementarios. Es de gran valor conocer el tiempo de evolución y la forma de instauración mediante la anamnesis y el estudio de fotografías antiguas, así como estudiar la función del músculo elevador del párpado superior. En las ptosis aponeuróticas la función del elevador es normal, la ptosis suele ser de larga evolución, y el surco palpebral está más alejado de la línea de pestañas que en el ojo contralateral. En la mirada inferior hay un mayor descenso del párpado superior con ptosis (signo del lid drop). La función del elevador se determina midiendo el recorrido del párpado en su excursión máxima. Los valores normales de fuerza de elevador oscilan entre 12 y 15 milímetros.
Pseudoptosis
Las condiciones que simulan ptosis se engloban en el grupo de pseudoptosis. Según su etiología se pueden clasificar como locales o neurológicas. Entre la primera causa se distinguen las alteraciones de la posición del globo, sobretodo enoftalmos e hipotropía del mismo ojo o hipertropía del contralateral, la retracción del párpado superior contralateral (ley de Hering), la anoftalmía o microftalmía, la ptosis de la ceja, la blefarocalasia, y simulación por contracción del orbicular. Algunos trastornos neurológicos como distonías faciales (post-parálisis facial, blefarospasmo) o la apraxia de apertura palpebral se acompañan de pseudoptosis.
Retracción
Se habla de retracción cuando la hendidura palpebral es mayor de lo normal y permite la visualización de la esclerótica entre el limbo corneal y el margen palpebral. Sus causas pueden ser procesos locales, sistémicos o afecciones del sistema nervioso central. Las más frecuentes son la oftalmopatía asociada al tiroides, la hipercorrección en una cirugía de ptosis, la excesiva resección de la piel en una blefaroplastia, la secundaria a ptosis en el ojo contralateral (según la ley de Hering) y la recesión vertical de los músculos rectos. En la oftalmopatía asociada al tiroides existe una retracción palpebral primaria por hiperacción de los elevadores del párpado superior (músculo Muller y elevador párpado superior) en las fases iniciales de la enfermedad (estimulación adrenérgica). En fase crónica o de secuelas, la fibrosis del elevador del párpado superior produce el mismo fenómeno. Es característico el fenómeno de lid lag o signo de von Graefe, que consiste en el retraso del descenso del párpado superior cuando acompaña al globo ocular en la mirada inferior.
Alteraciones del margen palpebral
Es importante prestar atención al margen palpebral en todas sus porciones, puesto que lesiones intrapalpebrales provocan alteraciones en el margen. Los neurofibromas plexiformes típicamente producen una deformidad del margen palpebral del tercio externo del párpado superior. Los hemangiomas capilares orbitarios, frecuentes en niños, suelen afectar la piel palpebral con angiomas que crecen durante el primer año para posteriormente sufrir una regresión espontánea. La retracción palpebral asociada a la orbitopatía tiroidea presenta la alteración del contorno del párpado superior consistente en mayor retracción su tercio externo (Figura 2).
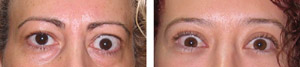
Figura 2a. Retracción de ambos párpados izquierdos y exoftalmos ipsilateral secundario a oftalmopatía asociada al tiroides. Figura 2b: Retracción ambos párpados superiores.
3. DOLOR
La naturaleza, la intensidad, la localización y la duración de dolor son detalles a obtener. Cuando es agudo, lancinante y acompañado de lagrimeo importante sugiere patología de superficie ocular. Por el contrario la patología inflamatoria orbitaria que cursa con congestión y aumento de la presión intraorbitaria se acompaña de dolor continuo de difícil manejo. Los factores desencadenantes del dolor pueden proporcionar información adicional en cuanto a la etiología. Por ejemplo, el dolor que se exacerba con las maniobras de Valsalva puede estar relacionado con patología venosa (varices orbitarias distendidas), si aumenta con el movimiento del globo ocular en una posición determinada sugiere miositis. Otros procesos no orbitarios (neuritis óptica o escleritis) también pueden reproducir este patrón.4. PÉRDIDA VISUAL
Las enfermedades orbitarias que cursan con alteraciones visuales lo hacen de manera tardía y con menor frecuencia en comparación con otros síntomas como proptosis o las alteraciones de la motilidad extrínseca ocular. Se distinguen cuatro mecanismos de pérdida visual:b. Indentación del polo posterior y formación de pliegues por contacto directo de la lesión con el globo ocular (Figura 3).
Figura 3. La compresión por una masa retroocular puede provocar pliegues retinianos debidos a la indentación del polo posterior. En este caso se acompañó de aumento de la hipermetropía del ojo afecto.
c. Distensión y tracción del nervio óptico en el contexto de proptosis severa.
d. Exposición corneal, glaucoma secundario.
Exploración física
- Función visual: mejor agudeza visual corregida, test de colores y estudio de la reacción pupilar.
- Lámpara de hendidura: examen completo de polo anterior y posterior. Es importante buscar tumores o masas inflamatorias, alteraciones en superficie ocular, cambios vasculares o cambios en iris (nódulos de Lisch en la neurofibromatosis). La presión intraocular puede estar elevada de manera asimétrica en casos de fístulas carótido-cavernosas, incluso es posible detectar fluctuaciones coincidiendo con los latidos cardíacos. En la orbitopatía asociada al tiroides la presión intraocular aumenta con la supraducción cuando existe importante la restricción de los rectos inferiores. En el examen de fondo de ojo es importante la valoración del disco óptico o alteraciones vasculares retinianas. El edema de papila o la atrofia óptica puede sugerir la afectación directa del nervio óptico (meningiomas, gliomas o procesos infiltrativos) también puede ocurrir en el síndrome de vértice concurrido (crowded apex síndrome), o tumores del vértice orbitario. Los pliegues coroideos son sugestivos de patología orbitaria con efecto masa.
- Inspección: Estudio de la posición del globo ocular, los movimientos oculares y las alteraciones palpebrales.
- Palpación: La palpación de la región periocular pone de manifiesto masas orbitarias localizadas en la órbita anterior. Es importante explorar la resistencia al desplazamiento antero-posterior del globo al hacer presión sobre el mismo (retropulsión) ya que una resistencia aumentada sugiere lesiones ocupantes de espacio o aumento del contenido orbitario (tumor retrobulbar, inflamación difusa como en la orbitopatía tiroidea). La palpación dolorosa de la polea del tendón del oblicuo superior, con engrosamiento de la misma y dolor selectivo en la infraducción, sugiere una trocleítis. La pulsación del ojo se produce por trastornos vasculares con flujo vascular patológico, como en las fístulas arterio-venosas, o por transmisión del pulso del líquido presión intracraneal por defectos óseos en las paredes orbitarias.
- Auscultación: Los soplos pueden ser audibles para el explorador o para el paciente en la fístula carótido-cavernosa directa o de alto flujo. No suele apreciarse en las indirectas o de bajo flujo.
Pruebas complementarias
En la Tabla 3 se comparan ambas técnicas que se detallan en el texto a continuación.
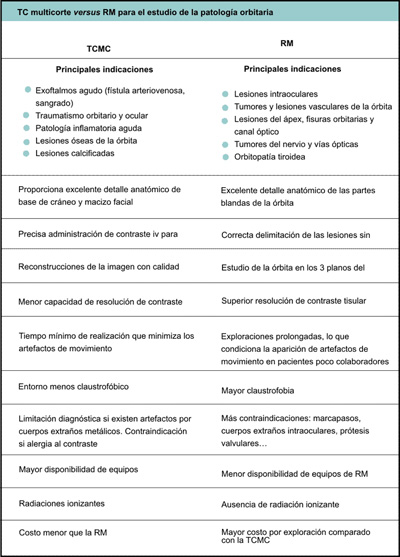
Tabla 3. TC multicorte versus RM para el estudio de la patología orbitaria
Tomografía computarizada (TC)
La técnica estándar en equipos helicoidales modernos realiza cortes axiales finos que incluyen toda la órbita. Con los modernos equipos de TC multicorte se pueden obtener imágenes coronales y sagitales “reconstruidas” (reconstrucción multiplanar). Este método permite localizar la patología en los distintos espacios anatomo-quirúrgicos de la órbita. El uso de radiación ionizante debe limitarse especialmente en pacientes pediátricos, donde la RM permite una exploración óptima de la órbita. El uso de contraste intravenoso está indicado en la mayoría de lesiones ocupantes de espacio de la órbita y el globo ocular, salvo cuando la TC se utiliza como método complementario a la RM en la evaluación de la órbita ósea o para descartar la presencia de calcificaciones. Si existe la sospecha de variz orbitaria es conveniente practicar la TC con dogal, donde se realiza una compresión controlada del cuello durante la exploración, de manera que aumenta la presión venosa intracraneal y la variz se hace visible en la prueba de imagen.Resonancia Magnética (RM)
La RM es la técnica de elección en la mayor parte de la patología orbitaria y neuro-oftalmológica. Las secuencias potenciadas en T1 y T2 combinadas con técnicas de supresión de la grasa permiten obtener un alto contraste tisular y deben obtenerse en varios planos de la exploración rutinaria de la órbita. La utilización de contraste intravenoso (gadolinio) está indicada en la evaluación de la patología tumoral. Cuando se sospeche lesión vascular se pueden realizar secuencias angioRM, lo que permite una evaluación hemodinámica de la lesión y reduce la necesidad de estudios angiográficos convencionales más invasivos. Los protocolos de exploración de la órbita con RM varían según las indicaciones clínicas.Pruebas de laboratorio
Representan un examen complementario de utilidad en ciertos pacientes con patología orbitaria. En el 90% de los pacientes con orbitopatía asociada al tiroides las hormonas T3, T4 estarán elevadas y la TSH baja, aunque hay una minoría de pacientes en los que encontraremos eutiroidismo o incluso hipotiroidismo. Otras determinaciones a solicitar en función de la sospecha clínica se detallan en la Tabla 4.
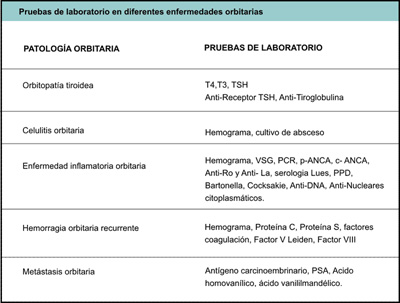
Tabla 4. Pruebas de laboratorio en diferentes enfermedades orbitarias
Ecografía
La ecografía es particularmente útil en patología intraocular, escleritis o inflamación periocular.Biopsia
La biopsia suele conducir al diagnóstico definitivo de las masas orbitarias. Aparte del examen con tinciones convencionales de la muestra, los estudios de marcadores de superficie celular pueden ser de gran utilidad para el diagnóstico de tumores poco diferenciados cuando la microscopía óptica es insuficiente para el diagnóstico. También tiene un papel fundamental en casos de infección fúngica. Por ejemplo, en la mucormicosis la biopsia revela unas hifas grandes no tabicadas, que se tiñen con hematoxilina-eosina. En la aspergilosis, la biopsia muestra hifas tabicadas y ramificadas, de tamaño uniforme visibles con la tinción de plata-metamina de Gomori. En algunas ocasiones, la punción-aspiración con aguja fina es suficiente para establecer el diagnóstico, siendo especialmente útil en lesiones invasivas secundarias donde debe evitarse la biopsia convencional con el fin de evitar diseminación yatrogéna, como por ejemplo en las infiltraciones orbitarias secundarias a neoplasias del seno maxilar.PRINCIPALES ENFERMEDADES ORBITARIAS
La patología orbitaria se puede estudiar en cinco grandes grupos:2. Patología inflamatoria
3. Patología tumoral
4. Patología traumática
5. Patología vascular
1. Patología infecciosa
CELULITIS ORBITARIALa infección bacteriana se localiza por detrás del tabique o septo orbitario, y la mayoría de las veces se produce por la extensión de una sinusitis bacteriana crónica o aguda. Los datos sugestivos de celulitis orbitaria son:
- Fiebre con leucocitosis en la analítica
- Proptosis
- Quemosis
- Limitación y dolor con los movimientos oculares
- Afectación del vértice orbitario si aparece disminución de agudeza visual y alteraciones de la motilidad pupilar (defecto aferente)
La celulitis orbitaria puede causar graves complicaciones como ceguera, trombosis del seno cavernoso, neuropatías de pares craneales, abscesos intracraneales e incluso la muerte si no se instaura un tratamiento precoz con antibioticoterapia +/- cirugía para drenaje del seno afecto.
Mucormicosis
Es la infección fúngica más agresiva de la órbita. Se asocia a pacientes con tendencia a la acidosis metabólica, diabéticos y pacientes en tratamiento con antimetabolitos o corticoides. Se produce la infección de los senos paranasales o de la cavidad nasal y por extensión una necrosis tisular y una vasculitis trombosante. Los signos clínicos más típicos son:
- Proptosis
- Síndrome del vértice orbitario (oftalmoplejía, pupila arreactiva, ptosis, reducción de la sensibilidad corneal, pérdida de la agudeza visual)
El diagnóstico se realiza mediante biopsia del tejido necrótico de la nasofaringe. El tratamiento debe instaurarse de forma muy precoz combinando antimicóticos (anfotericina B) y cirugía para resecar los tejidos afectos.
Aspergilosis
La aspergilosis puede afectar a la órbita de varias formas:
- Aspergilosis aguda: infección local fulminante con afectación orbitaria secundaria. Los pacientes presentan dolor intenso, con proptosis y disminución de visión.
- Aspergilosis crónica invasiva: infección crónica indolente con destrucción progresiva de los senos y de las estructuras adyacentes.
- Aspergilomas: también llamadas bolas micóticas, se producen en casos de infección crónica no invasiva sin destrucción ósea.
Los pacientes inmunocompetentes con aspergilosis también pueden presentar clínica de sinusitis alérgica.
2. PATOLOGÍA INFLAMATORIA
OFTALMOPATÍA ASOCIADA AL TIROIDES
La oftalmopatía asociada al tiroides es una enfermedad autoinmune, y es la patología más frecuente de la órbita. Es 6 veces más frecuente en mujeres que en hombres. Se asocia a hipertiroidismo, aunque también puede presentarse en casos de tiroiditis de Hashimoto o incluso en ausencia de alteraciones de la función tiroidea. Afecta a la grasa y a los músculos de ambas órbitas, aunque de forma asimétrica. El músculo recto inferior es el que presenta con mayor frecuencia de afectación, en fase crónica hay un engrosamiento del mismo y una fibrosis, con lo que el músculo queda limitado en su función provocando limitación en la supraducción que debe diferenciarse de la parálisis de la mirada vertical. Los signos clínicos de esta enfermedad son:- Proptosis: es el signo más frecuente de la enfermedad y a la vez ésta es la causa más frecuente de proptosis adquirida.
- Retracción palpebral uni o bilateral con refuerzo temporal
- Edema/ eritema palpebral fluctuante
- Quemosis conjuntival
- Aumento de presión intraocular en mirada superior
- Estrabismo restrictivo
- Neuropatía óptica compresiva: es un criterio de gravedad
En la TC existen hallazgos en un 70% de los casos y característicamente se observa un engrosamiento fusiforme del vientre muscular que respeta la inserción tendinosa del globo. Los músculos recto inferior y recto interno son los más frecuentemente afectados. La afectación del recto lateral y los músculos oblicuos es menos frecuente. La grasa orbitaria puede estar aumentada en estos pacientes (Figura 4). La RM permite valorar además la actividad inflamatoria de la enfermedad.
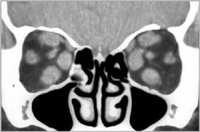
Figura 4. Oftalmopatía tiroidea: TC orbitario sin contraste. Reconstrucción en plano coronal en la que se aprecia un engrosamiento simétrico de los músculos rectos medial, superior e inferior, respetando los músculos rectos laterales.
Pseudotumor inflamatorio
El pseudotumor inflamatorio o también llamado inflamación orbitaria idiopática, es un proceso inflamatorio idiopático de aspecto pseudotumoral. Puede aparecer en individuos de cualquier edad. En función de la estructura anatómica que afecta se puede clasificar en cinco subtipos principales: glándula lagrimal (dacrioadenitis), músculos oculares extrínsecos (miositis), esclerótica y tendones posteriores (escleritis), vaina del nervio óptico (perineuritis), hendidura esfenoidal-seno cavernoso (Tolosa- Hunt). También existe una forma con afectación orbitaria difusa y existen clasificaciones basadas en la histología de la lesión. Los síntomas dependen del tejido afecto, pero los clásicos son:
- Dolor intenso: lo más característico
- Inflamación y quemosis conjuntival
- Eritema y edema palpebral (en forma de S itálica cuando se afecta la glándula lagrimal)
- Miopatía parética y restrictiva
- Proptosis
El diagnóstico de pseudotumor inflamatorio es un diagnóstico de exclusión, por lo que es imprescindible realizar pruebas complementarias para descartar otras causas como patología infecciosa, y causas inflamatorias locales o sistémicas. Se deben realizar analíticas completas con VSG, PCR, radiografía de tórax y TC o RMN para descartar otros procesos con inflamación orbitaria como sarcoidosis, tuberculosis, vasculitis granulomatosa con anticuerpos ANCA, arteritis de la temporal, neoplasias orbitarias o patología infecciosa. La biopsia es especialmente útil para establecer el diagnóstico. Los pacientes que presentan la clínica y los hallazgos típicos de pseudotumor orbitario por primera vez pueden ser tratados de manera empírica sin biopsia. Suelen responder rápidamente al tratamiento con corticoides, con lo que se apoya así, el diagnóstico de pseudotumor orbitario. En caso de recurrencia del episodio la biopsia orbitaria es obligada.
PATOLOGÍA TUMORAL
Tumores orbitarios congénitos
Los quistes dermoides o epidermoides son frecuentes en la infancia, se presentan de forma congénita y aumentan de tamaño con el tiempo. Asientan con frecuencia en el cuadrante supero-temporal de la órbita aunque también se pueden encontrar en el cuadrante supero-nasal. Normalmente no causan complicaciones aunque es posible que aparezcan inflamaciones perilesionales debido a pequeñas roturas en la cápsula del quiste que pueden simular una celulitis orbitaria. El tratamiento consiste en la escisión quirúrgica.
Tumores vasculares
Los hemangiomas capilares son los tumores vasculares orbitarios más frecuentes en la infancia. Presentan un crecimiento durante el primer año de vida y posteriormente sufren una involución, el 75% se resuelve en 4 años. La mayoría de ellos son superficiales y afectan a la piel por lo que experimentarán cambios en su coloración.
Los hemangiomas cavernosos son los tumores vasculares orbitarios más frecuentes en adultos, su síntoma principal es la proptosis de larga evolución, ya que son lesiones de crecimiento muy lento. Se pueden encontrar pliegues retinianos, compresión del nervio óptico, e hipertensión intraocular según el tamaño y la localización del mismo. El diagnóstico suele realizarse por TC. Se presenta como una masa intraconal ovoidea, bien delimitada, con captación intensa de contraste endovenoso (Figura 5).
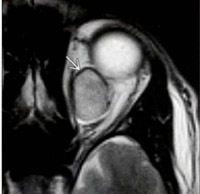
Figura 5. Hemangioma orbitario. RM secuencia T2SE axial. Masa intraconal de morfología ovoidea, bien definida. Muestra un halo hipointenso (flecha) que representa la pseudocápsula.
Tumores mesenquimalesEl rabdomiosarcoma es el tumor orbitario maligno más frecuente de la infancia con una edad media de presentación entre los 8-10 años. Debuta con proptosis rápida y súbita, aunque en ocasiones tiene una presentación subaguda, de semanas de evolución. Se deben realizar pruebas de imagen con urgencia para establecer la extensión local, normalmente es una masa extracónica en el cuadrante supero-nasal. El comportamiento local es muy agresivo, con frecuencia produce metástasis a distancia. El tratamiento es combinado con cirugía asociada a radioterapia y quimioterapia.
Tumores de la glándula lagrimal
Los tumores de la glándula lagrimal son poco frecuentes, y se clasifican como epiteliales (adenoma pleomorfo, carcinoma adenoide quístico y mixto) o no epiteliales. Provocan un desplazamiento del globo ocular hacia cuadrante nasal-inferior de forma progresiva, como una masa palpable en territorio glandular, con frecuencia acompañado de episodios de dacrioadenitis aguda Es importante sospechar patología maligna cuando no hay resolución de la infección tras varias semanas de tratamiento, la biopsia debe ser excepcional.
Tumores linfoproliferativos
Estos tumores forman parte de un grupo heterogéneo de neoplasias. La mayoría de lesiones corresponden a linfomas no-Hodgkin cuyo representante más frecuente es el linfoma tipo MALT (linfomas de tejido linfoide asociado a mucosas). Tiene una coloración asalmonada característica cuando es visible en los fondos de saco conjuntivales. Otros síndromes linfo-proliferativos que pueden afectar a la órbita son los linfomas linfocíticos crónicos, los linfomas centro-foliculares y los linfomas de alto grado como el linfoma de Burkitt. Éste último es de aparición aguda y con un crecimiento muy rápido, se asocia a la infección por virus del Epstein-Barr (VEB) y es más prevalente en la raza negra. Se ha descrito un tipo de linfoma de Burkitt esporádico no asociado a la infección por VEB.
Tumores secundarios
Los tumores secundarios son aquellos que se extienden a la órbita por continuidad desde estructuras vecinas, como los párpados, el globo ocular o los senos paranasales, la forma de presentación dependerá de la localización de la lesión orbitaria pudiendo ser causa de estrabismos restrictivos por infiltración muscular, dolor, perineuritis o destrucción lítica de las paredes orbitarias.
Incluimos en este apartado los mucoceles de los senos paranasales. Son lesiones quísticas de crecimiento lento, ocasionadas por la obstrucción del seno paranasal con atrapamiento de epitelio mucosecretor, con lo que su contenido es mucoide y espeso. Suelen afectar con más frecuencia el seno frontal o etmoidal. La clínica depende de la localización y el tamaño del mucocele, puede provocar cefalea, proptosis, alteración de los movimientos oculares o pérdida visual por neuropatía óptica compresiva o indentación de polo posterior. En ocasiones la pared del mucocele puede presentar roturas agudas provocando cuadros similares a una celulitis orbitaria por afectación de los tejidos adyacentes.
Tumores metastásicos
En este grupo se incluyen las metástasis orbitarias vía hematógena. Sólo representan el 1.5-3.3% de la patología orbitaria, sin embargo, hasta el 25% de las metástasis orbitarias pueden ser la primera manifestación del cáncer primario. El intervalo medio de aparición tras el diagnóstico del primario de es 6 años, y de 8 meses cuando se ha realizado es diagnóstico previo de otras metástasis sistémicas. Globalmente éstas suelen ser más prevalentes en mujeres que en hombres, con una proporción 2:1 y la afectación orbitaria unilateral. La clínica inicial varía según la localización y el tipo de crecimiento de la masa, la más habitual es dolor, proptosis, oftalmoplejía precoz y destrucción ósea. Los tumores que más frecuentemente metastatizan en la órbita durante la infancia son el neuroblastoma y las leucemias linfoblásticas agudas. En los adultos, el carcinoma de mama es el más frecuente en las mujeres, y en los hombres el de pulmón. Hasta en un 10% de las metástasis orbitarias no es posible detectar el tumor primario. Radiológicamente pueden adoptar mútiples patrones: a) masa de partes blandas localizadas o infiltrantes (unilaterales o bilaterales); b) afectación difusa de la musculatura extrínseca ocular; c) masa en ápex orbitario con extensión al seno cavernoso; d) lesiones preseptales infiltrantes; e) masas líticas localizadas principalmente en el ala mayor del esfenoides (Figura 6).
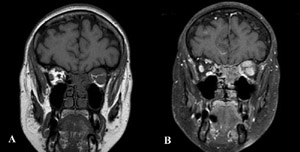
Figura 6. Metástasis tumor de mama. RM orbitaria en plano coronal. A) Secuencia T1SE en la que se aprecia un engrosamiento de la musculatura extrínseca ocular de la órbita izquierda. B) Secuencia T1SPIR post-gadolinio. La musculatura extrínseca afecta muestra un marcado realce tras la administración de contraste endovenoso.
PATOLOGÍA VASCULAR
FístulasEn función de la cantidad de sangre derivada del sistema arterial al venoso se distinguen dos tipos de fístulas, las de alto flujo y las de bajo flujo.
Alto flujo: fístulas carótido-cavernosas. Pueden aparece después de una fractura de la base del cráneo y suelen ser de tipo directo. Los signos típicos de presentación son los vasos conjuntivales en cabeza de medusa, proptosis pulsátil y un soplo vascular. Se pueden producir signos de isquemia ocular por la obstrucción venosa secundaria, además este aumento de presión venosa en el seno cavernoso o en el seno petroso puede causar compresión de III, IV y VI nervio craneal La congestión orbitaria también puede producir alteración de la motilidad por aumento de los músculos oculares extrínsecos.
Bajo flujo: fístulas durales de instauración aguda o insidiosa. Suelen ser de tipo indirecto y se asocian a factores de riesgo cardiovascular (hipertensión y arterioesclerosis sistémica). Puede existir un antecedente de traumatismo craneal antiguo. La clínica es similar a la anteriormente descrita y depende del grado se sangre que es derivada por el territorio orbitario.
El diagnóstico es clínico y se complementa con técnicas de imagen. En la TC y la RM se observa proptosis, engrosamiento difuso de la musculatura extraocular y un característico aumento de calibre de la vena oftálmica superior (Figura 7).
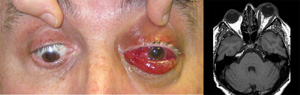

Figura 7. Fístula dural. A) imagen clínica con marcada congestión orbitaria, quémosis y limitación de los movimientos oculares. B) RM orbitaria en plano axial de fístula carótido-cavernosa izquierda. Secuencia T1SE en la que se aprecia un engrosamiento y ocupación del seno cavernoso izquierdo, con imágenes de vacío de señal en su interior (*). Asimismo se aprecia una estructura vascular patológica que se dirige a la órbita homolateral (<). Es evidente una marcada proptosis ocular y engrosamiento difuso de la musculatura extraocular del lado izquierdo.
En las fístulas de alto flujo el tratamiento tiende a ser más agresivo por el mayor riesgo de las complicaciones, y se suelen embolizar. En cambio, en las fístulas de bajo flujo se puede adoptar una actitud más conservadora (tratamiento médico) hasta su cierre espontáneo si no hay una amenaza de la función visual o riesgo de complicaciones graves.Varices orbitarias
Son dilataciones en venas preexistentes. Es característico que los pacientes experimenten un aumento de la proptosis con las maniobras de Valsalva En ocasiones, el paciente en reposo puede presentar enoftalmos de dicho ojo si hay colapso de la luz del vaso venoso. Las varices pueden experimentar trombosis y hemorragias, cuando éstas son severas provocan un síndrome compartimental orbitario con dolor intenso, signos congestivos y pérdida visual aguda. En el diagnóstico por la imagen clásicamente se utiliza la TC helicoidal con dogal. El aumento de volumen de estas lesiones con las maniobras gravitacionales o de Valsalva, puede ser puesto de manifiesto mediante la exploración con ultrasonidos o la RM en decúbito prono. La presencia de calcificaciones redondeadas o flebolitos en la TC es característica.
PATOLOGIA TRAUMÁTICA
Dada la alta incidencia de lesiones oculares concomitantes en los traumatismos orbitarios / faciales, se debe realizar siempre una exploración oftalmológica completa.Fracturas suelo orbitario
Las fracturas del suelo orbitario pueden ser directas (por extensión de fracturas del marco orbitario) o indirectas (por estallido). Se deben sospechar siempre que haya ocurrido un traumatismo por un objeto de mayor tamaño que la entrada de la cavidad orbitaria, como el impacto de una pelota de tenis. Los signos característicos de estas lesiones son:
- Equimosis o edema palpebral
- Diplopía con limitación de la mirada vertical: puede ser debida a un atrapamiento de la grasa y la vaina del recto inferior (lo más frecuente), edema o hemorragia orbitaria (las limitaciones suelen ser transitorias), o lesiones nerviosas.
- Enoftalmos e hipotopía: se producen en fracturas grandes con herniación de los tejidos orbitarios y el globo ocular hacia seno maxilar.
- Hipoestesia del territorio del nervio infraobitario.
- Enfisema orbitario y palpebral por afectación del seno maxilar.
Fracturas de hueso cigomático
Las fracturas que afectan la órbita son las del complejo cigomático-maxilar porque involucran el suelo de la órbita. La clínica es de diplopía por desplazamiento infero-lateral del globo ocular, deformidad estética y trismo.
Fractura vértice orbitario
Se suelen asociar a otras fracturas del macizo facial, la órbita o el cráneo. Cuando se afecta el canal óptico o la hendidura esfenoidal aparecen neuropatías ópticas traumáticas, tanto por afectación directa (sección del nervio óptico) como indirecta (estiramiento, desgarro o plegamiento del nervio óptico). Tampoco es infrecuente hallar en estos pacientes fístulas carótido-cavernosas o de líquido cefalorraquídeo.
Fracturas techo orbitario
Se producen más complicaciones intracraneales que orbitarias. El atrapamiento de los músculos oculares extrínsecos es muy raro, pero no es infrecuente encontrar hematomas subperiósticos con efecto masa que provoquen desplazamiento del recto superior.
Fracturas pared medial de la órbita
Los pacientes con fracturas de pared medial presentan los típicos signos de telecanto traumático, enfisema palpebral/ pneumoórbita, y defectos del puente nasal. Las complicaciones derivadas de este tipo de fracturas son afectación de la vía lagrimal, rinorrea, atrapamiento del recto medio, enoftalmos e hipotopía, este último sobretodo si se asocia a fracturas del suelo orbitario.
BIBLIOGRAFÍA
- Arruga J, Sánchez B. Neuropatías ópticas: Diagnóstico y tratamiento. Sociedad Española de Oftalmología. Madrid: Mac Line 2002;240-61.
- Culebro P, De-Barcia L, Salcedo G, Rodriguez-Reyes AA. Mucocele del seno frontal de presentación atípica. Arch Soc Esp Oftalmol. 2006;81:611-4.
- Holds JB, Chang WJ, Dailey R, Foster J, Kazim M, McCulley T, Pelton R. Orbit, Eyelids and Lacrimal System, 2007-2008. Basic and clinical science course - American Academy of Ophthalmology. San Francisco, 2007.
- Kidd D, Newman N, Biousse V. Neuro-ophthalmology. Philadelphia: Elsevier 2009; 59-92.
- Kline L, Arnold A, Eggenberger E, Foroozan R, Golnik K, Rizzo J, Shaw H. Neuro-Ophthalmology, 2007-2008. Basic and Clinical Science Course - American Academy of Ophthalmology. San Francisco, 2007.
- Purvin V, Kawasaki A. Common neuro-ophthalmic pitfalls. Cambridge: Cambridge University Press, 2009;27-43.
- Rootman J. Diseases of the Orbit, a multidisciplinary approach. Philadelphia: Lippincott Williams & Wilkins, 2003;86-98.
- Schiefer U, Wilhelm H, Hart W. Clinical neuro-ophthalmology. Berlin: Springer 2007;127-36.
- Shields JA, Shields CL, Brotman HK, Carvalho C, Perez N, Eagle RC Jr. Cancer metastatic to the orbit. Ophthal Plast Reconstr Surg. 2001;17:346-54.
- Sáiz- Ayala A, Santamaría-Liébana E, Murias-Quintana E. La órbita y las vías ópticas. En Actualizaciones SERAM Radiología de cabeza y cuello. Panamericana 2009, capítulo 10.
- Millán-Juncos JM, Salvador-Álvarez E, Hilario Barrio A. Tomografía computarizada multicorte y resonancia magnética en el estudio de la cabeza y el cuello. En Actualizaciones SERAM Radiología de cabeza y cuello. Panamericana 2009, capítulo 1.
- Harnsberger R, Hudgins P, Wiggins, Davison C. Diagnostic imaging: Head and neck. Salt Lake City, Amirsys. 2004.