Volumen 20 - Número 1 - Enero-Marzo 2012
Los nevus conjuntivales, iridianos y coroideos: manifestaciones clínicas, diagnóstico y tratamiento
I. Gregori Gisbert1, J. García Sánchez2, E. Mengual Verdú2, JR. Hueso Abancéns2
1Licenciado en medicina.
2Doctor en medicina.
Hospital Clínico San Juan de Alicante.
2Doctor en medicina.
Hospital Clínico San Juan de Alicante.
CORRESPONDENCIA
Irene Gregori Gisbert.
Hospital clínico San Juan de Alicante.
Servicio de Oftalmología Ctra. Nacional, 332
Valencia-Alicante, s/n. 03550 San Juan. Alicante.
Email: airengg@hotmail.com
Hospital clínico San Juan de Alicante.
Servicio de Oftalmología Ctra. Nacional, 332
Valencia-Alicante, s/n. 03550 San Juan. Alicante.
Email: airengg@hotmail.com
RESUMEN
En este artículo describimos los nevus de conjuntiva, de iris y coroideos. Se trata de tumores benignos que pueden transformarse en melanomas, por lo que se deben conocer todos los factores de riesgo de transformación maligna, siendo en todos ellos el crecimiento el principal factor de riesgo. Además revisamos la histopatología, variantes, clínica, signos, diagnóstico y tratamiento.
RESUM
Aquest article descriu els nevus de conjuntiva, iris i coroideos. Els nevus són tumors benignes que poden transformar-se en melanomes, per la qual cosa s'han de conèixer tots els factors de risc de transformació maligna, sent en tots ells el creixement el principal factor de risc. A més s'explica l'histopatologia, variants, clínica, signes, diagnòstic i tractament.
ABSTRACT
This article describes conjunctival, iris and choroidal nevi. Nevi are benign tumors that can evolve into melanomas. Therefore we should be aware of all the transformation risk factors, being the growth of the lesion the main factor. Moreover, we explain the histopathology, variants, clinic, signs, diagnosis and treatment.
Introducción
Los nevus son proliferaciones localizadas de células melanocíticas. Se trata de tumores benignos que pueden transformarse en lesiones malignas. En este artículo, se realiza una revisión de los nevus conjuntivales, iridianos y coroideos, describiendo los tipos de nevus que podemos encontrar, con sus características principales. El objetivo es reconocer las lesiones pigmentadas benignas y diferenciarlas de aquellas que son malignas. Por lo que se describen en todos ellos los posibles factores de riesgo de transformación maligna, siendo el principal factor en todos los casos el crecimiento.Nevus de conjuntiva
Los nevus conjuntivales son tumores benignos y habitualmente unilaterales. Se encuentran dentro del grupo de tumores melanocíticos de la conjuntiva, junto con la melanocitosis ocular congénita, la melanocitosis oculodérmica o nevus de Ota y la melanosis adquirida secundaria. Los tumores melanocíticos o pigmentados representan aproximadamente un 50% de la lesiones conjuntivales, y afectan principalmente a pacientes de raza blanca. Estos tumores proceden de los melanocitos que migran desde la cresta neural durante el desarrollo embriológico hasta el epitelio y tejido subconjuntival. Los melanocitos epiteliales son los que se sitúan en la capa basal y son responsables de la mayor parte de las lesiones pigmentadas de la conjuntiva.Histopatológicamente diferenciamos 3 estadíos. Durante la primera o segunda década de la vida, se forman pequeños nidos de melanocitos en la capa basal del epitelio denominándose nevus de unión. A lo largo de la segunda década de la vida, las células migran gradualmente al estroma subepitelial formando los nevus compuestos. En este estadío, son característicos los pseudoquistes en la lesión. Durante la tercera y cuarta década de la vida, la lesión reside enteramente en el estroma, formando el nevus subepitelial. De todos ellos, los más frecuentes son los nevus compuestos1.
Existe controversia referente a si el nevus conjuntival es congénito o adquirido. Generalmente aparece clínicamente en la primera o segunda década de la vida, donde es frecuente su diagnóstico durante una exploración oftalmológica rutinaria. No presenta asociaciones sistémicas, sin embargo, los pacientes con el síndrome de nevus displásico presentan mayor incidencia de nevus conjuntivales, además de caracterizarse por numerosos nevus cutáneos displásicos y una mayor probabilidad de melanoma cutáneo.
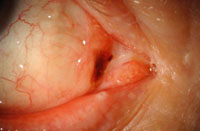
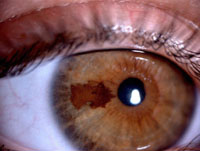
Clínicamente el nevus conjuntival se manifiesta como una lesión circunscrita, plana, con márgenes bien definidos, móvil sobre la superficie escleral (Figura 1), cuya pigmentación es muy variable, desde marrón claro a marrón oscuro, incluso en ocasiones puede ser no pigmentado. Muchos de ellos presentan, como hemos mencionado anteriormente, espacios quísticos, dando la impresión de crecimiento durante la pubertad. Además, en los niños, pueden existir vasos nutricios dilatados. Su localización más frecuente es en la conjuntiva bulbar (72%), seguido de la carúncula (15%) (Figura 2), pliegue semilunar (11%), fórnix, tarso y córnea en un 1% cada uno. En un estudio realizado por C. Shields, et al. a 410 pacientes2, observaron que el tamaño medio del nevus conjuntival fue de 3.5 mm de diámetro basal (oscilaba entre 0.2 a 30mm) y 0.5 mm de grosor (menor de 1mm en todos ellos), 84% de pacientes se trataba de nevus pigmentado y en el 65% de los casos presentaba quistes intralesionales. La incidencia de transformación a melanoma conjuntival resultó menor del 1%.
Figura 1. Nevus conjuntival. Cortesía del Wills Eye Hospital
Figura 2. Nevus en carúncula. Cortesía del Wills Eye Hospital
Con respecto a los factores de posible transformación maligna hay que considerar:
- El crecimiento de la lesión documentado mediante fotografías (el melanoma conjuntival tiene un diámetro basal medio de 8 mm y un grosor aproximado de 2mm).
- El desarrollo de la vascularización, a excepción de los niños.
- La localización no habitual como puede ser la conjuntiva palpebral o el fondo de saco.
- La mayor pigmentación durante su seguimiento siendo ésta de forma súbita.
- La extensión a córnea, debido a que el nevus conjuntival generalmente se frena en limbo, sin llegar a extenderse ni al epitelio ni el estroma corneal.
Dentro de los tumores melanocíticos de la conjuntiva, encontramos la melanocitosis ocular, la melanocitosis óculodérmica y la melanosis adquirida secundaria.
- La primera de ellas hace referencia a un incremento de melanocitos en áreas como la úvea, esclera y epiesclera.
- A veces, la pigmentación alcanza la piel del párpado dando lugar a la segunda de ellas, también llamado nevus de Ota. Clínicamente es unilateral y se presenta como una pigmentación gris azulada de bordes espiculados, donde los melanocitos rodean los vasos sanguíneos. La úvea y el iris ipsilateral suelen tener una coloración más oscura produciendo heterocromía de iris y de fondo de ojo. La melanocitosis ocular está asociada con una mayor incidencia de melanoma uveal, pero no conjuntival.
- La melanosis adquirida secundaria es el aumento de pigmentación conjuntival secundario a diversas causas como enfermedades metabólicas (por ej. Enfermedad de Addison), neurofibromatosis, etc. No predispone a melanoma4.
Nevus de iris
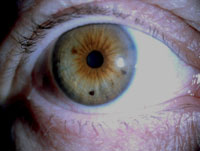
Los nevus de iris son tumores benignos que aparecen durante la pubertad. El 60% de la población presentan pecas de iris (Figura 3) mientras que tan sólo un 5% presentan nevus y raramente evolucionan a melanoma5. Existen datos contradictorios sobre si los nevus de iris se ven más en pacientes que contienen melanomas coroideos posteriores.Histológicamente los nevus de iris se componen de cúmulos de células dendríticas ramificantes o colecciones de células fusiformes de aspecto liso, donde no hay atipia ni actividad mitótica.
Figura 3. Varios nevus de iris de pequeño tamaño
Existen dos formas de presentación:
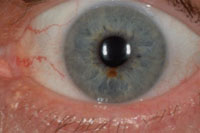
- Nevus circunscritos: son tumores pigmentados, planos o ligeramente sobreelevados, que suelen medir menos de 3 mm de diámetro afectando a una porción limitada del iris (Figura 4)
- Nevus difusos: son planos y de bordes mal delimitados. Pueden afectar a un sector entero o, con menor frecuencia, a la totalidad del iris. Pueden producirse en el síndrome de Cogan-Reese (síndrome del nevus de iris), trastorno que pertenece al síndrome endotelial irido-corneal6.
Figura 4. Nevus iridiano simple. Cortesía del Wills Eye Hospital
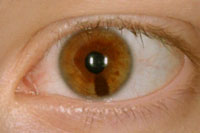
Clínicamente aparece como una lesión de pigmentación oscura en el estroma de iris que apenas altera su arquitectura. A veces, el nevus puede producir distorsión pupilar o si se localiza cercano al borde pupilar puede producir un ectropion uveal. Generalmente mide entre 3-4 mm de diámetro y menos de 2 mm de grosor. La localización más frecuente son los cuadrantes inferiores (Figuras 5 y 6) aproximadamente en un 80%. Puede ser amelanótico o pigmentado.
Figura 5. Nevus iridiano de gran tamaño. Cortesía del Wills Eye Hospital
Figura 6. Nevus iridiano sobreelevado
Debemos realizar el diagnóstico diferencial con:
- Pecas de iris, que son colecciones de melanocitos hipertróficos que no alteran nada la arquitectura del iris. Son de un tamaño mucho menor que los nevus.
- Nódulos de Lisch: son múltiples, de aspecto gelatinoso, de coloración amarillenta-marrón y mayores de 2mm de diámetro. Generalmente aparecen en más del 90% de pacientes con neurofibromatosis tipo I después de los 6 años de edad. Histopatológicamente son indistinguibles de los nevus.
- Mamelones de iris: diminutas lesiones vitiliformes, infrecuentes en individuos sanos, pero que se encuentran con mayor frecuencia en pacientes con melanocitosis ocular congénita, neurofibromatosis tipo I, anomalía de Axenfeld o en la anomalía de Peters.
- Melanoma de iris: nódulo pigmentado o no, de un tamaño mayor de 3 mm de diámetro y de 2 mm de grosor, habitualmente asociado con vasos superficiales. Puede haber ectropion uveal, distorsión pupilar y a veces cataratas secundarias. Además puede invadir el ángulo y el cuerpo ciliar anterior.
- Pupila irregular.
- Invasión del ángulo.
- Cataratas secundarias.
- Quistes adquiridos.
- Vascularización superficial.
- Configuración en tapioca: se trata de múltiples nódulos sobre la superficie del iris.
- Extensión a la zona transescleral adyacente7.
Por todo ello, debemos de realizar seguimiento a los nevus de iris, tanto biomicroscópicamente en la lámpara de hendidura, tomando fotografías, valoración gonioscópica del ángulo y con nuevas técnicas para valoración de la extensión, tamaño y afectación del ángulo, como la biomicroscopía ultrasónica (UBM) o la tomografía de coherencia óptica (OCT).
La UBM es una herramienta que ha aumentado su importancia debido a la calidad en la resolución de tumores de segmento anterior, llegando a una correlación entre los datos ofrecidos por la UBM con los signos clínicos y extensión de las lesiones de segmento anterior. Los nevus de iris se observan como sólidas placas en la parte anterior o estroma del iris, con una reflectividad interna heterogénea, cuya superficie posterior es delgada o cóncava, pocos grados de distorsión pupilar, no crecimiento en varias series biométricas. Mientras que los melanomas se ven como masas sólidas de una variable reflectividad interna, que produce gran distorsión de estructuras e irregular o convexa superficie posterior del iris, además de crecimiento en diferentes series biométricas. El melanoma de cuerpo ciliar se observa como una masa oval levantada en el mismo cuerpo ciliar de media reflectividad interna y que invade los tejidos adyacentes. Gracias a esta nueva técnica, se detecta rápidamente tanto la invasión del ángulo como el crecimiento de las lesiones de segmento anterior. Además, nos permite establecer los márgenes de excisión, cuando se debe de extirpar la lesión8.La OCT también permite medir los tumores de iris y su reflectividad se correlaciona con la pigmentación, pero ésta no es una técnica tan buena para visualizar bien el cuerpo ciliar9.
Nevus coroideos
Los nevus coroideos son los tumores intraoculares más comunes, que ocurren en el 5% de la población. Probablemente son precursores de los melanomas coroideos. Por tanto, los clínicos debemos conocer bien las características de los nevus y sus variaciones10.Histopatológicamente existen 4 tipos celulares:
1. Poliédricas globulosas.
2. Fusiformes finas, con diferentes grados de pigmentación.
3. Dendríticas globulosas y fusiformes.
4. Células abalonadas (largas, células no pigmentadas con gran citoplasma)11.
2. Fusiformes finas, con diferentes grados de pigmentación.
3. Dendríticas globulosas y fusiformes.
4. Células abalonadas (largas, células no pigmentadas con gran citoplasma)11.
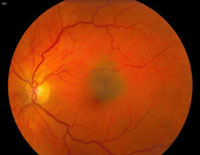
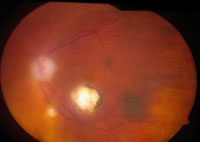
Los nevus coroideos pueden ser congénitos, pero es raro que aparezcan en gente muy joven. Las células precursoras quizás están presentes al nacimiento, pero no aparecen clínicamente hasta la pubertad. Generalmente se detectan en la adolescencia y pueden ser delgados y finos o mínimamente algo elevados, pigmentados o no pigmentados pero de bordes bien delimitados (Figuras 7, 8 y 9). La localización más frecuente es postecuatorial en el 90% de los casos. El tamaño oscila entre 1.5 mm a 5 mm de diámetro y menor de 2 mm de grosor.
Figura 7. Nevus coroideo en zona macular. Cortesía del Wills Eye Hospital
Figura 8. Nevus coroideo temporal superior con drusas en su superficie. Cortesía del Wills Eye Hospital
Figura 9. Nevus coroideo en arcada vascular inferior, cercano a una cicatriz
por toxoplasma. Cortesía del Wills Eye Hospital
- Obliteración de la coriocapilar.
- Drusas cubriendo el nevus.
- Degeneración del epitelio pigmentario de la retina (EPR).
- Desprendimientos serosos del EPR.
- Neovascularización coroidea.
- Drusas cubriendo el nevus.
- Degeneración del epitelio pigmentario de la retina (EPR).
- Desprendimientos serosos del EPR.
- Neovascularización coroidea.
En la mayoría de los casos no dan síntomas y se reconocen en exploraciones rutinarias, a excepción de los nevus situados subfoveales, los que producen edema foveal, los que contienen pigmento anaranjado o los que producen desprendimientos serosos del EPR, donde en todos ellos existe disminución de agudeza visual y en algunos casos producen metamorfopsia12,13.
- Síntomas subjetivos como metamorfopsia o pérdida de campo visual.
- Presencia de pigmento naranja.
- Líquido subretiniano asociado.
- Gran tamaño en el momento de su presentación.
- Localización yuxtapapilar.
- Ausencia de drusas o de alteración del EPR11.
- Presencia de pigmento naranja.
- Líquido subretiniano asociado.
- Gran tamaño en el momento de su presentación.
- Localización yuxtapapilar.
- Ausencia de drusas o de alteración del EPR11.
Por tanto, el principal factor de riesgo es el crecimiento, pero en ocasiones, podemos encontrar un pequeño melanoma, indistinguible de los nevus coroideos oftalmoscópicamente. Ambas lesiones pueden ser masas coroideas pigmentadas o no pigmentadas, asociadas a líquido subretiniano y pigmento naranja. Los nevus coroideos, como hemos mencionado anteriormente, se trata de lesiones con bordes bien definidos, generalmente planos, aunque pueden ser ligeramente sobrelevados y estables con respecto a su tamaño durante el paso del tiempo. Además, presentan cambios tales como atrofia de EPR, metaplasia, hiperplasia y drusas. Los pequeños melanomas presentan bordes no definidos, configuración irregular, además de presentar también líquido subretiniano y pigmento anaranjado. Por eso, debemos de reconocer y detectar los melanomas de pequeño tamaño antes de su crecimiento. Por ello, debemos tener presente la regla nemotécina “to find small ocular melanoma” TFSOM, donde T: thickness (grosor > 2 mm), F: subretinal fluid (presencia de líquido subretiniano), S: symptoms (presencia de síntomas), O: orange pigment (pigmento anaranjado), M: margin ( margen < 3mm del nervio óptico). Si no encontramos ningún factor de los mencionados, la lesión tiene un 3% de riesgo de transformación en melanoma a los cinco años. Los tumores que presentan un factor, tienen un 38% de riesgo de crecimiento y aquellos con dos o más factores probablemente representan ya un pequeño melanoma y se debe entonces tratar precozmente16. Posteriormente, en otro artículo realizado por Shields C et al mencionan una regla mayor que dice “to find small ocular melanoma using helpful hints” TFSOM UHH, donde añaden UH: ultrasonographic hollowness (vacío ecográfico), H: halo abcense (ausencia de halo)14. El diagnóstico se realiza oftalmoscópicamente, pero disponemos de pruebas complementarias. La angiografía fluoresceínica nos muestra hipofluorescencia en las lesiones pequeñas y oscuras mientras que la hiperfluorescencia se detecta en las lesiones menos pigmentadas o en la presencia de drusas, líquido subretiniano y pigmento naranja17. La autofluorescencia es una herramienta para la valoración de los nevus coroideos, pues nos detecta la presencia de lipofuscina. En un estudio realizado a 64 pacientes por Carol Shields et al18 concluyeron que los nevus coroideos presentan un factor intrínseco de autofluorescencia, clasificados como un hipoautofluorescentes en un 56%, isoautofluorescentes en un 19% y un 25% hiperautofluorescentes. Los nevus coroideos no pigmentados mostraron una fina, pero clara autofluorescencia comparada con los nevus pigmentados, quizás porque revelan la contribución de los melanocitos desprovistos de pigmento o porque enmascaran la autofluorescencia profunda escleral. Demostraron la hipoautofluorescencia en la hiperplasia del EPR, en la metaplasia fibrosa y en la atrofia, mientras que la hiperautofluorescencia aparecía en el desprendimiento de EPR, drusas y pigmento anaranjado. En los ojos con melanoma, la hiperautofluorescencia se encontró en todos los casos. Gunduz et al19 encontraron una correlación del incremento de la autofluorescencia con el pigmento anaranjado y la hiperpigmentación sobre los tumores melanocíticos coroideos, incluyendo nevus y melanomas. Ellos estudiaron 23 pacientes, 12 melanomas y 11 nevus coroideos, de los cuales 13 presentaban lipofuscina, 9 hiperpigmentación, 6 drusas y 4 metaplasia fibrosa. En su estudio, cerca del 90% presentaban un incremento de la autofluorescencia correspondiente a la localización de lipofuscina y zonas de hiperpigmentación sobre la lesión. El uso, por tanto de la autofluorescencia puede tener un impacto significativo a la hora de decisiones clínicas de tratamiento, pues la decisión de tratar ciertas lesiones melanocíticas coroideas depende de factores de riesgo como el crecimiento, incluyendo la presencia de lipofuscina, líquido subretiniano, grosor del tumor, la proximidad al nervio óptico y la presencia de síntomas visuales. Por tanto, nos sirve para evaluar la presencia de lipofuscina en tumores pigmentado y la evaluación de la hiperpigmentación sobre las lesiones coroideas amelanóticas.
La OCT nos permite determinar la presencia de desprendimientos serosos que pueden ser indetectables oftalmoscópicamente20. La ecografía ocular nos permite en los nevus amelanóticos diferenciarlos de un verdadero melanoma, pues estos últimos presentan siempre el ángulo kappa21.El tratamiento es la observación, con seguimiento periódico cada 6 meses para detectar cualquier cambio de su superficie o el crecimiento de la lesión. En los casos con neovascularización o líquido subretiniano se puede emplear fotocoagulación con láser argón o la terapia fotodinámica22,23.
Existen diferentes variantes del nevus que debemos conocer para no confundir con melanoma, como son el halo nevus, el nevus gigante y el melanocitoma.
1. El halo nevus nos muestra dos componentes, una zona central pigmentada de un diámetro aproximado de 6 mm rodeada de un halo amarillento de 1 mm representa el 5% de los nevus coroideos. La presencia del halo nos indica estabilidad, por lo que este tipo de nevus tiene menos frecuencia a transformación maligna. Este tipo de nevus no está asociado con enfermedades autoinmunes, pero sí existe relación con el melanoma cutáneo24.
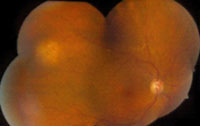
2. El nevus gigante es aquel cuyo diámetro es mayor de 10 mm, por lo que pueden simular un melanoma (Figura 10). En el 81% de los nevus gigantes exiten drusas, además de atrofia del EPR, hiperplasia del EPR. Es importante conocer que en estos casos los signos de malignización son la rapidez en el crecimiento, nodularidad en el tumor, existencia de desprendimientos serosos del EPR, pigmento naranja y una masa en forma de champiñón asociado con ruptura en la membrana de Bruch25.
2. El nevus gigante es aquel cuyo diámetro es mayor de 10 mm, por lo que pueden simular un melanoma (Figura 10). En el 81% de los nevus gigantes exiten drusas, además de atrofia del EPR, hiperplasia del EPR. Es importante conocer que en estos casos los signos de malignización son la rapidez en el crecimiento, nodularidad en el tumor, existencia de desprendimientos serosos del EPR, pigmento naranja y una masa en forma de champiñón asociado con ruptura en la membrana de Bruch25.
Figura 10. Nevus gigante. Cortesía del Wills Eye Hospital
3. El melanocitoma es una variante localizada en el nervio óptico o en cualquier parte del tracto uveal, caracterizada clínicamente por una lesión delimitada de color negro y compuesta histopatológicamente por muchas células ovales pigmentadas con un pequeño núcleo. Puede estar sobreelevado y mostrar pigmento naranja en su superficie y producir DR secundario. En el 10-15% de los casos se produce necrosis espontánea. La angiografía muestra hipofluorescencia. Si el tamaño es mayor de 0.5 mm en elevación, puede ser detectado con la ultrasonografía o tomografía computarizada pero estas técnicas no nos sirven para diferenciar otras lesiones que afecten al nervio óptico. La resonancia magnética nos ayuda a determinar la extensión retrolaminar del nervio óptico26.
En conclusión, ante todo nevus coroideo debemos realizar un seguimiento para detectar cualquier signo de alarma que nos indique su transformación maligna y así tratarlo de manera temprana. Teniendo en cuenta que existen algunas variantes que nos pueden confundir, se deben conocer todas ellas para así realizar un buen diagnóstico.
Agradecimientos
- A la Sociedad Oftalmológica de la Comunidad Valenciana (beca de ampliación de estudios para médicos residentes de la SOCV).
- A la doctora Carol Shields, del Wills Eye Hospital y todo su servicio. Algunas de las fotografías de este artículo han sido cedidas por ellos.
Bibliografía
- Shields J, Shields C. Eyelid, conjunctival and orbital tumors and intraocular tumors, an atlas and textbook. Chapter 19: conjunctiva melanocytic lesions. 2 ed. Philadelphia: Lippincot Williams and Wilkins. 2008;308-9.
- Shields C, Fasiudden A, Mashayekhi A, Shields J. Conjunctival nevi. Clinical features and natural course in 410 consecutive patients. Arch Ophthalmol. 2004;122:167-75.
- Levecq L, Potter P, Jamart J. Conjunctival nevi clinical features and therapeutic outcomes. Ophthalmology. 2010; 117:35-40.
- Saornil MA, Becerra E, Méndez MC, Blanco G. Tumores de la conjuntiva. Arch Soc Esp Oftalmol 2009;84:7-22.
- Shields J, Shields C. Intraocular tumors, an atlas and textbook. Chapter 2: melanocytic tumors of iris stroma. 2 ed. Philadelphia: Lippincot Williams and Wilkins. 2008:14-5.
- Kanski J. Oftalmología clínica. España. Elsevier. 2002;327-8.
- American Academy of Ophthalmology. Curso de ciencias básicas y clínica. Sección 4: anatomía patológica oftalmológica y tumores intraoculares. Capítulo 12: capa uveal. España. Elsevier. 2008;187.
- Conway R, Chew T, Golchet P, Desai K, Lin S, O´Brien J. Ultrasound biomicroscopy: role in diagnosis and management in 130 consecutive patients evaluated for anterior segment tumours. Br J Ophthalmol 2005;89:950-5.
- Bakri S, Singh A, Lowder C, Chalita M, Li Y, Izatt J et al. Imaging of iris lesions with high-speed optical coherence tomography. Ophthalmic Surg, Lasers Imaging 2007;38:27-34.
- Shields J, Shields C. Intraocular tumors, an atlas and textbook. Chapter 5: choroidal nevus. 2 ed. Philadelphia: Lippincot Williams and Wilkins. 2008;60.
- American Academy of Ophthalmology. Curso de ciencias básicas y clínica. Sección 4: anatomía patológica oftalmológica y tumores intraoculares. Capítulo 17: tumores melánicos. España. Elsevier. 2008;251-4.
- Shields C, Furuta M, Mashayekhi A, Berman E, Zahler J, Hoberman D, et al. Visual acuity in 3422 consecutive eyes with choroidal nevus. Arch Ophthalmol. 2007;125:1501-7.
- Ching Hui N, Wang J, Mitchell P, Islam A, Wong T. Prevalence and characteristics of choroidal nevi in an asian vs white population. Arch Ophthalmol. 2009;127:314-9.
- Shields C, Furuta M, Mashayekhi A, Berman E, Zahler J, Hoberman D, et al. Choroidal nevus transformation into melanoma. Arch Ophthalmol. 2009;127:981-7.
- Coloma I, García S, Mengual V, Hueso J. El melanoma ocular y su tratamiento. Annals d´Oftalmolgia. 2007;15:147-54.
- Shields C, Demirci H, Materin M, Marr B, Mashayeki A, Shields J. Clinical factors in the identification of small choroidal melanoma. Can J Ophthalmol. 2004; 39:351-7.
- Lavinsky D, Belfort R, Navajas E, Torres V, Martins MC, Belfort Jr R. Fundus autofluorescence of choroidal nevus and melanoma. Br J Ophthalmol. 2007;91:1299-302.
- Shields C, Pirondini C, Bianciotto C, Materin M, Harmons S, Shields J. Autofluorescence of choroidal nevus in 64 cases. Retina. 2008;28:1035-43.
- Gunduz K, Pulido J, Bakri S, Petit-Fond E. Fundus autofluorescence in choroidal melanocytic lesions. Retina. 2007;27:681-7.
- Muscat S, Parks S, Kemp E, Keating D. Secondary retinal changes associated with choroidal naevi and melanomas documented by optical coherence. Br J Ophthalmol. 2004;88:120-4.
- Kaiserman I, Kaiserman N, Peter J. Long term ultrasonic follow up of choroidal naevi and their transformation to melanomas. Br J Ophthalmol. 2006;90:994-8.
- Battaglia M, Boscia F, Piermarocchi S, Micelli T, Furino C, Sborgia C. Variable outcome of photodynamic therapy for choroidal neovascularization associated with choroidal nevus. Retina. 2005;438-42.
- Levy J, Shneck M, Klemperer I, Lifshitz T. Treatment of subfoveal choroidal neovascularization secondary to choroidal nevus using photodynamic therapy. Ophthalmic Surg, Lasers Imaging. 2005;36:343-5.
- Shields C, Maktabi A, Jahnle E, Mashayekhi A, Lally S, Shields J. Halo nevus of the choroid in the 150 patients. Arch Ophthalmol. 2010;128:859-64.
- Li H, Shields C, Mashayekhi A, Randolph J, Bailey T, Burnbaun J, Shields J. Giant choroidal nevus. Clinical features and natural course in 322 cases. Ophthalmology. 2010;117:324-33.
- Zhang X, Dai R, Chao W, Dong F. Atypical presentations of choroidal melanocytoma. Chin Med J. 2009;122:1238-40.


.jpg)