
CORRESPONDENCIA
RESUMEN
Patología del sistema nervioso vegetativo
Alteraciones de la vía simpática: Síndrome de Horner
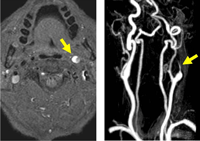
Figura 14. RM axial cervical T1 con supresión grasa (izda) que muestra disección carotídea izquierda y angioRM cervical con contraste (dcha) mostrando el característico afilamiento postbulbar de carótida interna izquierda. (flecha)
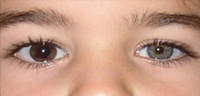
Figura 15. Síndrome de Horner izquierdo congénito. Anisocoria (miosis izquierda) y heterocromía de iris. Esta condición no precisa realizar pruebas de imagen.
La causa más frecuente del síndrome de Horner en la infancia es la lesión traumática del plexo braquial durante el parto. Si no existe el antecedente traumático, hay que descartar el neuroblastoma que se manifiesta como tumoración mediastínica o cervical. El estudio inicial incluye una radiografía de tórax (Figura 16) y la determinación de catecolaminas en orina de 24 horas. Si la radiología es normal, debe valorarse una AngioRM cerebral, por la posibilidad de una malformación arteriovenosa.
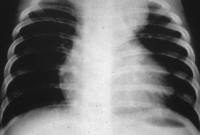
Figura 16. Radiografía de tórax: Ensanchamiento del mediastino producido por un neuroblastoma
Alteraciones de la vía parasimpática
Criterios de alarma en dilatación pupilar de reciente instauración
- Asociación de la midriasis con ptosis, diplopía o alteración motora ocular
- Midriasis aislada sin respuesta a pilocarpina diluida pero que contrae con pilocarpina concentrada (sin causas locales aparentes). En este caso, la observación estrecha es una opción válida, ya que el riesgo de causa compresiva del III nervio es bajo si no existen otros síntomas o signos asociados.
En estos casos la prueba indicada es una AngioTC o AngioRM para el estudio de un aneurisma que comprima el III nervio craneal. Respecto a la controversia sobre cuál de las dos es la más fiable, la AngioTC es la de primera elección en nuestro medio por su mayor accesibilidad en urgencias.
Parálisis oculomotoras
Parálisis aislada del IV o VI nervio
IV nervio
La causa más frecuente de la paresia aislada del IV nervio es la congénita, seguida de la idiopática, y la traumática por lo que las pruebas de neuroimagen no aportan información adicional. No es infrecuente la presentación de parálisis congénitas del IV nervio descompensadas en la edad adulta. En estos casos se puede realizar un diagnóstico sin necesidad de otros test adicionales mediante la valoración fotografías antiguas con tortícolis constante y la detección de la amplitud de fusión vertical anormalmente alta (superior a 4 dioptrías). También en casos de paresia del IV nervio aislada y con un claro antecedente traumático relacionado se puede prescindir de la neuroimagen.
VI nervio
En la paresia de VI nervio, la etiología isquémica es la más frecuente, por lo que en los casos presuntamente microvasculares el rendimiento de la neuroimagen es pobre. La segunda causa más frecuente es la tumoral por lo que debe valorarse cuidadosamente la ausencia de resolución, sobre todo en los casos sin recuperación completa a pesar de una RM inicialmente normal. En ocasiones es recomendable realizar pruebas de imagen seriadas por la posibilidad de meningiomas de pequeño tamaño y/o AngioRM para el estudio de aneurismas y fístulas durales. Asimismo, en la paresia traumática del VI nervio está indicada una TC craneal por el mayor riesgo de otras lesiones asociadas. Al igual que para el IV nervio, la recomendación de pruebas de imagen se limita a los casos señalados en la tabla a continuación.
Indicación de RM en paresia aislada del IV o VI nervio craneal:
- Pacientes menores de 50 años
- Ausencia de factores de riesgo cardiovascular
- Antecedentes de neoplasia
- Asociación con otros síntomas o signos neurológicos
- Ausencia de resolución en 3 meses
Parálisis aislada del III nervio
Para la parálisis completa del III nervio craneal con respeto pupilar, cuya causa más frecuente es la microvascular, se aplican las mismas consideraciones que para las otras paresias de la misma etiología. Sin embargo, debe prestarse especial atención al estado de la pupila. Si existe midriasis, la causa compresiva por aneurisma debe descartarse mediante una AngioTC o AngioRM urgente. Igualmente debe solicitarse en casos de paresias incompletas o de regeneración aberrante, donde el respeto pupilar no excluye la causa compresiva. En casos agudos, dicho respeto pupilar debe vigilarse durante 7-10 días, ya que existe la posibilidad de una afectación diferida o inicialmente no apreciada por mínima afectación.
Si persiste un alto índice de sospecha de aneurisma a pesar de la exploración normal con AngioRM/AngioTC, está indicada la realización de una angiografía cerebral, que todavía presenta una fiabilidad superior a las nuevas técnicas. Esta situación es muy infrecuente por la evolución de las técnicas no invasivas.
AngioTC / AngioRM en paresia aislada del III nervio craneal:
- Parálisis completa con midriasis
- Paresia incompleta
-
Signos de regeneración aberrante
Parálisis combinadas
El VI nervio es el más frecuentemente involucrado en una afectación múltiple por su recorrido más desprotegido que el resto y sus relaciones anatómicas. Deben buscarse alteraciones en el tronco del encéfalo, en el espacio subaracnoideo y en el seno cavernoso. Los siguientes hallazgos son de ayuda para localizar la lesión:
- Parálisis facial ipsilateral. La afectación combinada del VI y VII nervio sugiere una lesión en la protuberancia, donde el fascículo del VII nervio rodea el núcleo del VI formando el colículo facial.
- Ángulo ponto-bulbo cerebeloso cuando se afectan las raíces emergentes del VII y el VI y la entrada del VIII nervio.
- La afectación de las ramas trigeminales V1 y V2 localizan lesión en el seno cavernoso. Si se afecta la V3 es más probable una lesión retrocavernosa
- Afectación del V y VI nervio junto con otitis media localiza la lesión en el ápex petroso y se conoce como síndrome de Gradenigo.
- Las lesiones orbitarias o en el ápex orbitario respetan el V nervio pero pueden afectar el nervio óptico causando pérdida visual y/ exoftalmos.
- En la parálisis incompleta del III nervio, en caso de respeto pupilar y de las ramas inferiores del III par (que inervan recto y oblicuo inferiores) también es más probable una lesión más distal, tras la división de las ramas del nervio, o una lesión mesencefálica, donde existe cierta separación entre los subnúcleos y las fibras del fascículo.
En todos los casos de parálisis combinada es necesaria una prueba de neuroimagen, inicialmente una RM craneal, asociando Angio-RM o Angio-TC si se sospecha un aneurisma o una fístula carótido-cavernosa. La TC orbitaria puede ser igualmente de gran utilidad si la localización de sospecha es distal al seno cavernoso.
Otras alteraciones oculo-motoras
El estudio de elección es la RM craneal si se sospechan lesiones vasculares, compresivas o desmielinizantes. Algunos aspectos clínicos proporcionan datos localizadores de la lesión:
- Oftalmoplejía internuclear: La lesión en la cintilla longitudinal medial produce el déficit de aducción ipsilateral y nistagmus abductor en el ojo contralateral (Figura 17). Cuando la lesión es más extensa puede involucrarse el núcleo del VI nervio o la formación reticular paramediano pontina que se hallan en la proximidad de la protuberancia baja. En estos casos, el ojo ipsilateral tampoco puede abducir (síndrome de uno y medio).
- Parálisis supranucleares: La limitación de la mirada vertical superior asociada a un nistagmo de retracción-convergencia, disociación luz/acomodación y retracción de párpado superior (síndrome de Parinaud localiza una lesión en la región mesencefálica posterior.

Figura 17. Oftalmoplejia internuclear izquierda. Se observa una limitación de la aducción en el ojo izquierdo en la dextroversión. En la convergencia no se observa déficit de aducción.
Otras alteraciones de la motilidad ocular (“ocular tilt reaction” -desviación en skew+tortícolis+ inciclotorsión-, alteración de nistagmus optocinético, reflejo oculovestibular, “downbeat” nistagmus), sugieren la presencia de lesiones en el tronco del encéfalo y cerebelo. Para su diagnóstico pueden ser de utilidad protocolos de RM más avanzados, como spin density, con mayor resolución; y las nuevas técnicas de difusión que permiten detectar isquemia en casos agudos, siendo muy superiores a la TC en estas localizaciones.
NO se requiere neuroimagen en nistagmus:
- Congénitos
- Inducidos por fármacos
-
Sensoriales (pérdida visual binocular)
Pérdida visual transitoria
La anamnesis proporciona datos para orientar el estudio de neuroimagen en los casos de pérdida visual transitoria (PVT) con exploración oftalmológica normal.
- PVT monocular producida por mirada excéntrica: TC orbitaria por sospecha tumoración orbitaria y lesiones vasculares.
- PVT monocular desencadenada por ortostatismo, luz brillante o ejercicio físico: electrocardiograma y una ecografía de troncos supraaórticos por sospecha estenosis carotídea.
-
PVT binocular: afectación simultánea ambos nervios ópticos o córtex occipital. Las causas más frecuentes son insuficiencia vertebrobasilar, trastorno migrañoso o aumento de presión intracraneal. Las indicaciones de RM craneal son las siguientes:
- Fenómenos visuales positivos atípicos de migraña: no graduales, duración mayor a 1 hora, no reversibilidad completa, cefalea previa al fenómeno visual, primer ataque >50 años.
- Alteración campimétrica sugestiva de afectación quiasmática o retroquiasmática.
Bibliografía
- Rebolleda G, Muñoz F, Arruga J, Sánchez-Dalmau B, González M, Martínez J. Protocolos en neuro-oftalmología. Sociedad Española de Oftalmología. Madrid, 2010.
- Johnson M, Policeni B, Lee A, Smoker W. Neuroimaging in Ophthalmology, 2nd ed. Oxford University Press, New York 2011.
- Miller N, Newman N, Biousse V, Kerrison J. Walsh & Hoyt's Clinical Neuro-Ophthalmology, 6th ed. Lippincott Williams & Wilkins, 2005.
- Muñoz S, Martín N. Papiledema: ¿verdadero o falso? Neurología 2009;24:263-8.
- Arruga J, Landau K, Milea D, Plant G, Schiefer U. Round Table: Neuroimaging in Neuro-ophthalmology. European Neuro-Ophthalmology Society Meeting, Barcelona 18th-21st June 2011.
- Wolintz RJ, Trobe JD, Cornblath WT, et al. Common errors in the use of magnetic resonance imaging for neuro-ophthalmic diagnosis. Surv Ophthalmol 2000;45(2):107-14.
- Majoie CB, van Straten M, Venema HW, den Heeten GJ. Multisection CT Venography of the Dural Sinuses and Cerebral Veins by Using Matched Mask Bone Elimination. AJNR Am J Neuroradiol 2004;25:787-91.
- Brodsky MC, Hoyt WF, Hoyt CS et al. Atypical retinochoroidal coloboma in patients with dysplastic optic discs and transsphenoidal encephalocele. Arch Ophthalmol 1995;113:624-8.
- Carral F, Gavilán I, García Gil D. Apoplejía hipofisaria. Protocolo de actuación diagnóstica y terapéutica en urgencias. Emergencias 2001;13:279-82.
- Lee AG, Hayman LA, Brazis PW. The evaluation of isolated third nerve palsy revisited: an update on the evolving role of magnetic resonance, computed tomography, and catheter angiography. Surv Ophthalmol 2002;47:137-57.
- Lessell S. Pitfalls in imaging. J Neuro-Ophthalmol 2011;31:101-2.
- Schiefer U, Wilhelm H, Hart W. Clinical Neuro-Ophthalmology. A Practical Guide. Springer-Verlag Berlin Heidelberg 2007.
-
A. Saiz Ayala, E. Santamaría Liébana, E. Murias. Radiología de cabeza y cuello. Actualizaciones SERAM. La órbita y las vias ópticas.

