Volumen 22 - Número 4 - Octubre - Noviembre 2014
Papilitis por Bartonella quintana
P. Ruiz de la Fuente RodrÃguez1, P. Rocha Cabrera1, E. de Armas Ramos1, JA. Abreu Reyes2, C. Mantolán Sarmiento2Â
1Licenciado en Medicina. Servicio de Oftalmología
2Doctor en Medicina. Servicio de Oftalmología
Hospital Universitario de Canarias. La Laguna. Tenerife. España
2Doctor en Medicina. Servicio de Oftalmología
Hospital Universitario de Canarias. La Laguna. Tenerife. España
CORRESPONDENCIA
Paloma Ruiz de la Fuente Rodríguez
Servicio de Oftalmología
Hospital Universitario de Canarias
Carretera La Cuesta-Taco, s/n
38320 La Laguna. Tenerife
E-mail: palomaruizdelafuente@hotmail.com/
Servicio de Oftalmología
Hospital Universitario de Canarias
Carretera La Cuesta-Taco, s/n
38320 La Laguna. Tenerife
E-mail: palomaruizdelafuente@hotmail.com/
RESUMEN
Caso clínico: Varón de 59 años con virus de inmunodeficiencia humana (VIH) positivo, acude al servicio de urgencias por afectación grave de la agudeza visual, realizándose el diagnóstico de papilitis bilateral. El estudio serológico revela una inmunofluorescencia indirecta (IFI) positiva para Bartonella quintana. Tras realizar tratamiento con doxiciclina, el paciente mejora y desaparece la papilitis.
Discusión: La papilitis por Bartonella quintana es una entidad poco descrita. Las manifestaciones oculares pueden ser el único hallazgo clínico. Por ello, se debe orientar el caso con una anamnesis detallada y solicitar técnicas de IFI que servirán para al diagnóstico.
Discusión: La papilitis por Bartonella quintana es una entidad poco descrita. Las manifestaciones oculares pueden ser el único hallazgo clínico. Por ello, se debe orientar el caso con una anamnesis detallada y solicitar técnicas de IFI que servirán para al diagnóstico.
RESUM
Cas clínic: Home de 59 anys amb virus d'immunodeficiència humana (VIH) positiu, acudeix al servei d'urgències per afectació greu de l'agudesa visual, realitzant-se el diagnòstic de papil·litis bilateral. L'estudi serològic revela una immunofluorescència indirecta (IFI) positiva per Bartonella quintana. Després de realitzar tractament amb doxiciclina, el pacient millora i desapareix la papil·litis.
Discussió: La papil·litis per Bartonella quintana és una entitat poc descrita. Les manifestacions oculars poden ser l'única troballa clínica. Per això, s'ha d'orientar el cas amb una anamnesi detallada i sol·licitar tècniques de IFI que serviran per a el diagnòstic.
Discussió: La papil·litis per Bartonella quintana és una entitat poc descrita. Les manifestacions oculars poden ser l'única troballa clínica. Per això, s'ha d'orientar el cas amb una anamnesi detallada i sol·licitar tècniques de IFI que serviran per a el diagnòstic.
ABSTRACT
Case report: 59 year old male human immunodeficiency virus (HIV) positive, came to emergency with a severe impairment of visual acuity, the diagnosis of bilateral papilitis was done. Serology revealed a positive indirect immunofluorescence (IIFs) for Bartonella quintana. After starting treatment with doxycycline, the patient improved and papillitis disappears.
Discussion: There are few reports in the literature of Bartonella quintana papillitis. Ocular manifestations may be the only clinical finding. Therefore, you should target the case with a detailed history and techniques apply to IIFs that will lead to the diagnosis.
Discussion: There are few reports in the literature of Bartonella quintana papillitis. Ocular manifestations may be the only clinical finding. Therefore, you should target the case with a detailed history and techniques apply to IIFs that will lead to the diagnosis.
Introducción
La papilitis bilateral es un síndrome poco frecuente que se asocia a patologías de etiología desmielinizante o inmunológica y a enfermedades granulomatosas o infecciones retinianas como la Bartonella1-3.En pacientes VIH las neurorretinitis se asocian a agentes infecciosos como citomegalovirus, criptococo, toxoplasma, Herpes zoster o Treponema Pallidum4-6.
El caso que se presenta posee desde el inicio una clínica sugestiva de papilitis bilateral, siendo su diagnóstico complejo por la implicación de la Bartonella quintana.
La especie de Bartonella que con más frecuencia se ha identificado en patología ocular es la Bartonella henselae7-9. Excepcionalmente se han descritos casos de neuroretinitis causadas por otras especies10,11.
Caso clínico
Varón de 59 años, que acude al servicio de urgencias por disminución de agudeza visual (AV) en ambos ojos (AO) de una semana de evolución, con mayor afectación del ojo derecho (OD). Comenta episodio limitado de fiebre, postración y dolor pretibial, resolviéndose espontáneamente con analgesia habitual veinte días antes de presentarse el cuadro ocular.Es un paciente VIH positivo diagnosticado el año 1995, no inmunocomprometido, con carga viral indetectable. Además, fue diagnosticado de lúes hace 17 años, realizando tratamiento correcto con penicilina.
Ingresa en el servicio de medicina interna para descartar enfermedad infecciosa, inmunológica, desmielinizante o proceso expansivo intracraneal y se solicita interconsulta oftalmología.
En la exploración ocular, presenta AVMC de 0,3 en OD y 0,4 en ojo izquierdo (OI). La biomicroscopía (BMC) y presión intraocular (PIO) están dentro de la normalidad en AO. La imagen funduscópica muestra edema de papila bilateral y hemorragias peripapilares en astilla, más acusadas en el OD (Figura 1). La tomografía de coherencia óptica (OCT) macular de OD muestra desprendimiento seroso subfoveolar, siendo la OCT del OI normal (Figura 2). Se realiza angiografía fluoresceínica (AFG), evidenciándose imágenes compatibles con papilitis bilateral (Figura 3).
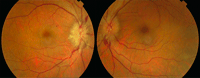
Figura 1. Retinografía. Se observa imagen compatible con papilitis bilateral de inicio.
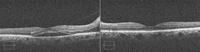
Figura 2. OCT macular OD y OI respectivamente. Se observa en OCT macular derecho desprendimiento neurosensorial. OCT izquierdo normal.
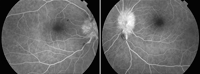
Figura 3. Angiografía por fluoresceína: hiperfluorescencia precoz a nivel papilar bilateral sugestivo de neurorretinitis bilateral.
El campo visual (CV) del OD presenta un escotoma altitudinal de predominio inferior, y en el OI un escotoma arciforme nasal.
Se realiza despistaje de patología infecciosa, mostrando un FTA-abs (absorción de anticuerpos treponémicos fluorescentes) positivo que hace sospechar neurolúes. Sin embargo, el VDRL resultó negativo en líquido cefalorraquídeo (LCR) por lo que se descarta esa posibilidad.
Posteriormente una IFI sérica positiva para Bartonella quintana, a diluciones de 1/256 para IgG con positividad para IgM, orienta al diagnóstico de papilitis por Bartonella quintana.
Tras tratamiento con doxiciclina oral durante seis semanas se observa una mejoría progresiva.
La AV a los dos meses es de 0,5 en OD y 0,8 en OI. La funduscopia revela palidez papilar y envainamiento vascular peripapilar en OD, y en el OI, un edema de papila en fase de resolución (Figura 4), normalizándose la OCT macular (Figura 5). El CV del OD ha mejorado notablemente y en el OI únicamente queda un escotoma nasal.
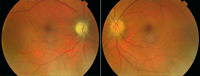
Figura 4. Retinografía: se aprecia aspecto papilar bilateral tras finalizar el tratamiento.
Palidez papilar y envainamiento vascular peripapilar en OD. Edema de papila en fase de resolución en el OI.
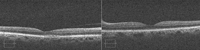
Figura 5. OCT macular dos meses después del diagnóstico con normalización bilateral.
En la última revisión, al año del diagnóstico, mantiene la AV de 0,5 en OD y 0,8 en OI. En la imagen fundoscopíca, destaca la palidez papilar, más acusada en OD, permaneciendo estable durante este tiempo.
Discusión
El vector de transmisión de la Bartonella quintana es el piojo de la ropa, por lo que se relaciona con personas sin hogar12 y pacientes inmunocomprometidos, en los que se reconoce en los últimos años como una entidad emergente13.Causa entidades como la angiomatosis bacilar, la endocarditis y la fiebre de las trincheras. Esta última cursa con dolor pretibial, postración y fiebre, como en el caso del paciente descrito.
La neurorretinitis asociada con Bartonella puede cursar con desprendimientos neurosensoriales y/o cambios vasculares en pacientes HIV e inmunocomprometidos14. Además, en estos pacientes, la Bartonella puede persistir en las células del endotelio vascular, produciendo una respuesta vasoproliferativa15.
La IFI sérica, es la técnica más utilizada por su sensibilidad y especificidad, considerándose la técnica de referencia. Las muestras obtenidas al inicio de la infección pueden ser negativas, por este motivo, es importante estudiar dos muestras recogidas en un intervalo de 15-21 días y observar un posible incremento o seroconversión de los títulos de anticuerpos (aumento de dos títulos).
La Bartonella henselae y quintana son genotípica y fenotípicamente muy similares, y pueden dar lugar a reacciones cruzadas, por lo que se debe repetir la determinación pasadas seis semanas y observar si existe seroconversión.
Es objeto de debate cuando se debe realizar una determinación de la especie de Bartonella, ya que el manejo y el tratamiento no se modifican con las diferentes especies. En general, se solicitan técnicas de PCR y DNA específico de especie en pacientes con uveítis refractarias a tratamiento habitual16,17.
Se sospecha afectación ocular por Bartonella quintana cuando se está ante pacientes inmunocomprometidos o VIH con una neurorretinitis o papilitis de presentación atípica o afectación vascular. En estos casos, se debe solicitar determinación de la especie de Bartonella con IFI18. Si ésta no es concluyente, podemos repetir nuevamente la serología a las 6 semanas y/o realizar técnicas de PCR.
Bibliografía
- Massei F, Gori L, Macchia P, Maggiore G. The expanded spectrum of bartonellosis in children. Infect Dis Clin North Am. 2005;19:691-711.
- Lee A G. Systemic infections of neuro-ophthalmic significance. Opthalmol Clin North Am. 2004;17:397-425.
- Suhler EB, Lauer AK, Rosembaum JT. Prevalence of serologic evidence of cat scracht disease in patients with neuroretinitis. Ophthalmology. 2000;107:871-6.
- Stoler MH, Bonfiglio TA, Steigbigel RT, Pereira M. An atypical subcutaneous infection associated with acquired immune deficiency syndrome. Am J Clin Pathol. 1983;80:714-8.
- Plettenberg GA, Rasokat H, Kalibe T. Bacillary angiomatosis in HIV-infected patients. An epidemiological and clinical study. Dermatology. 2000;201(4):326-31.
- Tappero JW, Koehler JE, Berger TG. Bacillary angiomatosis and bacillary splenitis in immunocompetent adults. Ann Intern Med. 1993;118:363-5.
- Hertz A, Lahey M. Optic neuritis due to Bartonella henselae infection. N Engl J Med. 2004; 350:e1.
- Rothova A, Kerkhoff F, Hooft HJ, et al. Bartonella serology for patients with intraocular inflammatory disease. Retina. 1998;18:348-55.
- Martinez-Osorio H, Calonge M, Torres J, et al. Cat-scratch disease (ocular bartonellosis) presenting as bilateral recurrent iridocyclitis. Clin Infect Dis. 2005;40:43-5.
- O’Halloran HS, Draud K, Minix M, et al. Leber’s neuroretinitis in a patient with serologic evidence of Bartonella elizabethae. Retina. 1998;18:276-8.
- Zeljka Vukovic-Arar, Zeljka Janjetovic, Sandra Sekelj. Neuroretinitis caused by Bartonella Quintana. Med Glas Ljek Komore Zenicko-doboj Kantona. 2012; 9(2):435-7.
- Drancourt M, Mainardi JL, Brouqui P, et al. Bartonella (Rochalimaea) quintana Endocarditis in three homeless men. New Eng J Med. 1995;332:419-23.
- Blanco JR., Raoult D. Enfermedades producidas por Bartonella spp. Enfermedades Infecciosas y Microbiología Clínica. 2005;23(5):313-20.
- Schulte B., Linke D., Klumpp S. et al. Bartonella quintana Variably Expressed Outer Membrane Proteins Mediate Vascular Endothelial Growth Factor Secretion but Not Host Cell Adherence. Infection and Inmunity. 2006;74(9): 5003-13.
- Michael C, Chappell, MD, J. Michael Jumper, MD, H. Richard McDonald, MD, T. Cunningham Jr., MD. Spotting Bartonella-Associated Uveitis. Review of Ophthalmology. 2011;112.
- Bradley M. Mitchell, Ramon L. Font. Molecular Detection of Bartonella hensalae for the Diagnosis of cat Scratch Disease and Bacillary Angiomatosis of the Conjunctiva. Cornea. 2011;30:807-14.
- Roe HR, Jumper JM, Fu AD, et al. Ocular Bartonella Infections. International Ophthalmology Clinics. 2008;48:93-105.
- Schouls LM, Van De Pol I , Sjoerd G. T. Rijpkema SG, Schot CS. Detection and identification of Ehrlichia, Borrelia burgdorferi Sensu Lato, and Bartonella Species in Dutch ixodes ricinus ticks. J Clin Microbiol. 1999;37:2215-22.