Volumen 22 - Número 4 - Octubre - Noviembre 2014
Catarata y glaucoma en uveítis pediátrica
J. DÃaz Cascajosa1,2, C. GarcÃa de Vicuña Muñoz de la Nava1, E. Mingorance Moya2
1Hospital de Sant Joan de Déu. Esplugues de Llobregat. Barcelona
2Hospital de la Santa Creu i Sant Pau. Barcelona.
2Hospital de la Santa Creu i Sant Pau. Barcelona.
CORRESPONDENCIA
Jesús Díaz Cascajosa
Servicio de Oftalmología, Hospital de Sant Joan de Déu
Passeig Sant Joan de Déu, s/n
08950 Esplugues de Llobregat. Barcelona
E-mail: jdiazc@hsjdbcn.org
Servicio de Oftalmología, Hospital de Sant Joan de Déu
Passeig Sant Joan de Déu, s/n
08950 Esplugues de Llobregat. Barcelona
E-mail: jdiazc@hsjdbcn.org
RESUMEN
La uveítis crónica es una importante causa de pérdida de visión en edad pediátrica. Dos de las principales complicaciones de la uveítis pediátrica que pueden ocasionar esta pérdida visual son la catarata y el glaucoma. El manejo de la catarata uveítica en niños sigue siendo controvertido, tanto respecto a la técnica quirúrgica adecuada (facoemulsificación vs lensectomía) como al uso de lentes intraoculares. Asimismo el glaucoma uveítico presenta un muy difícil control con las técnicas quirúrgicas convencionales, habiéndose publicado recientemente excelentes resultados con la goniotomía en casos sin sinequias anteriores.
RESUM
La uveïtis crònica és una important causa de pèrdua de visió en edat pediàtrica. Dues de les principals complicacions de la uveïtis pediàtrica que poden ocasionar aquesta pèrdua visual són la cataracta i el glaucoma. El maneig de la cataracta uveítica en nens segueix sent controvertit, tant pel que fa a la tècnica quirúrgica adequada (facoemulsificació vs lensectomia) com a l'ús de lents intraoculars. El glaucoma uveític presenta un molt difícil control amb les tècniques quirúrgiques convencionals, havent-se publicat recentment excel·lents resultats amb la goniotomia en casos sense sinèquies anteriors.
ABSTRACT
Uveitis in children can lead to severe visual impairment. Cataract and glaucoma are two of the more common vision-threatening complications of pediatric uveitis. The management of uveitic cataract in children is still controversial, both as to the appropriate surgical technique (phacoemulsification vs lensectomy ) and the use of intraocular lenses. The uveitic glaucoma represents a therapeutic challenge. Many authors have considered glaucoma drainage devices as first line treatment, but recently good results have been reported with goniotomy in cases without anterior synechiae.
Introducción
La uveítis en edad pediátrica es menos frecuente que en edad adulta, pero con un peor pronóstico visual debido a, entre otros factores, el retraso diagnóstico, el peor control de la inflamación en los niños y el desarrollo visual no completado. Los tipos más frecuentes de inflamación ocular en niños son en menores de 7 años de edad la uveítis anterior crónica, entre los 7 y los 15 años la uveítis posterior y en mayores de 15 años la uveítis anterior aguda1. Se estima que el 17% de niños con uveítis pueden acabar con una visión inferior a 20/40, e incluso el 38% de niños con uveítis asociada a artritis idiopática juvenil (AIJ) presentan pérdida visual severa a los tres años de seguimiento2. Múltiples causas de uveítis (como la uveítis asociada a AIJ, pars planitis, síndrome TINU, etc.) pueden causar graves complicaciones secundarias a la inflamación crónica y al tratamiento con corticoides. La catarata y el glaucoma son dos de las complicaciones más frecuentes en estos niños.Catarata uveítica pediátrica
Factores predisponentes
La catarata es responsable de entre un 40 y un 60% de los casos de pérdida visual severa secundaria a uveítis en edad pediátrica2, y su prevalencia se estima entre un 9 y un 80% de niños con uveítis. Hay muchos factores que se han asociado al desarrollo de cataratas en niños con uveítis. Algunos de ellos son la inflamación persistente de la cámara anterior (más de un 0,5+ de células según los criterios del grupo SUN), la presencia de sinequias posteriores y el uso de corticoides tópicos (más de dos o tres gotas al día, dependiendo de los autores)3-5. Thorne et al. encontraron que una dosis de corticoides tópicos de tres o menos gotas al día disminuía la incidencia de catarata en un 87% respecto al grupo que necesitó 4 o más gotas. La dosis mínima de corticoide tópico que minimiza el riesgo de catarata secundaria aún no está establecida.Algunos trabajos han encontrado relación entre HLA e incidencia de catarata en niños con uveítis, pero estos hallazgos no han sido confirmados por estudios posteriores.
Control de la inflamación
Una de las consideraciones más importantes en la cirugía de la catarata uveítica pediátrica es el control de la inflamación pre y postoperatoria. La mayoría de autores coinciden en que, siempre y cuando sea posible, es conveniente conseguir una remisión de la inflamación desde al menos tres meses antes de la cirugía3. Para este control puede ser necesario aumentar temporalmente las dosis de corticoide tópico y el uso de corticoides sistémicos. El uso de agentes ahorradores de corticoides (metotrexate…) y de fármacos anti-TNF (especialmente adalimumab) puede ayudar a conseguir este control en casos con alto grado de inflamación6.En un trabajo reciente Cordero-Coma et al comunican buenos resultados con el uso del dispositivo de liberación retardada de dexametasona intravítrea (Ozurdex®) un mes previo a la cirugía de catarata en un niño de 6 años con uveítis asociada a AIJ.
Para el manejo de la inflamación postoperatoria, aparte del uso de tratamiento sistémico corticoideo e inmunosupresor en niños con alto grado de actividad uveítica, el uso de corticoides subconjuntivales de duración corta (como por ejemplo metil-prednisolona) suele ser suficiente. Grajewski et al comunicaron buenos resultados en catarata secundaria a uveítis asociada a AIJ con el uso de triamcinolona intravítrea al finalizar la cirugía7.
Técnica quirúrgica
El abordaje de la catarata uveítica pediátrica sigue siendo controvertido. Se utilizan diferentes enfoques quirúrgicos, como la facoemulsificación por vía anterior o la vitrectomía pars plana combinada con lensectomía y extracción del saco capsular. Las ventajas teóricas de la segunda técnica son la eliminación de las opacidades del vítreo y el menor riesgo de hipotonía relacionada con la contracción del saco capsular que puede ocasionar tracción sobre los procesos ciliares. No existen estudios clínicos que demuestren la superioridad de una técnica sobre otra, por lo que la elección de la misma queda a criterio del cirujano8 (Figura 1).
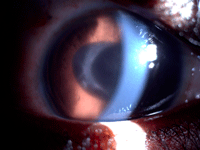
Figura 1. Uveítis postquirúrgica tras facoemulsificación en niño con catarata secundaria a pars planitis.
Otro tema controvertido es el uso de lentes intraoculares en niños con uveítis. Aunque clásicamente se ha aceptado el mejor resultado en pacientes con afaquia postquirúrgica algunos trabajos recientes han reportado buenos resultados usando lentes intraoculares acrílicas en los casos con actividad leve, asociando capsulotomía quirúrgica y vitrectomía anterior7. Las principales complicaciones del uso de lentes intraoculares son la aparición de membranas ciclíticas, sinequias posteriores y depósitos celulares sobre la lente que pueden obligar a explantar la misma (Figura 2).
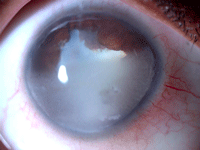
Figura 2. Niño de 9 años con uveítis crónica idiopática bilateral intervenido a los 7 años en otro país mediante facoemulsificación + implante de lente. Presenta queratopatía en banda, fibrosis preLIO, membrana ciclítica e hipotonía severa.
En conclusión, posiblemente en niños con nulo o bajo grado de inflamación la facoemulsificación asociada a capsulotomía posterior e implante de lente intraocular pueda ser la técnica de elección (siempre asociando terapia antiinflamatoria intensiva). En casos con mal control de la inflamación, con opacidades vítreas importantes o con hipotonía la técnica de elección continúa siendo la lensectomía asociada a vitrectomía vía pars plana microincisional con extracción del saco capsular. En nuestra experiencia hemos detectado durante la cirugía de la catarata en tres pacientes con uveítis asociada a AIJ proliferaciones fibrosas en periferia inferior indistinguibles del snowbanking de la pars planitis. Asimismo en estos pacientes se observó una disminución del grado de celularidad en cámara anterior (según los criterios del grupo SUN) tras la lensectomía asociada a vitrectomía, tras un seguimiento medio de tres años y sin complicaciones secundarias a la cirugía. En los niños menores de 8 años con afaquia postquirúrgica es básico una corrección precoz de la afaquia (preferiblemente con lente de contacto en casos unilaterales y con gafa en los bilaterales) y un correcto manejo de la ambliopía (Figura 3).

Figura 3. Catarata secundaria a uveítis asociada a AIJ. Se observan neovasos en cápsula anterior del cristalino.
Glaucoma uveítico pediátrico
Factores causales
El glaucoma afecta a entre el 14% y el 48% de los niños con uveítis crónica asociada a AIJ9 y representa un reto terapéutico. Los mecanismos por lo que la inflamación crónica ocasiona un aumento de la presión intraocular aún no están perfectamente establecidos, aunque se ha descrito que la formación de sinequias anteriores y posteriores, el daño de la malla trabecular debido a la inflamación crónica y los cambios en las vías de salida del humor acuoso secundarios al tratamiento con corticosteroides pueden conducir a la hipertensión ocular y al glaucoma10. Estudios del ángulo en ojos con uveítis inactiva han demostrado un aumento del material extracelular en la malla trabecular respecto a ojos con glaucoma crónico de ángulo abierto.El uso de corticoides en los niños con uveítis crónica tiene un papel determinante en la aparición del glaucoma. Aunque la tasa de respondedores a los corticoides se establece entre un 5 y un 20%, esta proporción puede estar aumentada en ojos con uveítis debido a los cambios en la malla trabecular secundarios a la inflamación crónica10. Además ha sido ampliamente descrita en la literatura la mayor susceptibilidad de los niños a la hipertensión ocular secundaria a los corticoides tópicos y especialmente a los perioculares10. Yamashita et al. describen en cinco niños menores de 6 años con leucemia linfoblástica aguda en tratamiento con dosis altas de corticoide sistémico elevación de la PIO por encima de 21 mmHg en todos los casos. Kumari et al. describen el caso de un niño de 12 años con uveítis asociada a AIJ que precisó extracción de dispositivo de liberación retardada de dexametasona y cirugía filtrante a los dos meses de la inyección. Así el uso de corticoides perioculares e intraoculares en niños con uveítis debería reservarse para casos con poca respuesta al tratamiento sistémico y siempre controlando la presión intraocular de forma estricta.
Cirugía del glaucoma uveítico pediátrico
Existe poca bibliografía sobre el tratamiento del glaucoma uveítico pediátrico, por lo que el manejo sigue siendo controvertido. En estudios realizados sobre glaucoma pediátrico el subgrupo de glaucoma uveítico es el que más número de cirugías precisa y el que más tratamiento hipotensor postoperatorio necesita11.Diversos trabajos han demostrado la baja efectividad de la cirugía filtrante en esta patología9. A la alta tasa de cierre de la fístula secundaria a la inflamación crónica se añade el aumento de inflamación intraocular debida a la cirugía, por lo que los resultados sobre la agudeza visual y sobre la presión intraocular de la cirugía filtrante han ocasionado un progresivo abandono de la misma. Muchos autores han considerado los dispositivos de drenaje como el tratamiento de primera línea, pero recientemente se han reportado excelentes resultados con goniotomía9. Bohnsack et al. consiguen controlar la PIO en más de un 60% de glaucomas uveíticos pediátricos tras 1 o 2 goniotomías con una muy baja tasa de complicaciones postoperatorios y sólo reservan los dispositivos de drenaje para casos con sinequias anteriores, con queratopatía en banda que dificulte la intervención o tras el fracaso de la segunda goniotomía.
Conclusiones
La mejora en el control de la inflamación y un uso más racional de los corticosteroides, gracias en parte a los agentes ahorradores de esteroides (metotrexato…) y a los nuevos fármacos inmunosupresores (adalimumab, abatacept…) han dado lugar a una disminución en la incidencia de cataratas y el glaucoma en niños con uveítis crónica en los últimos años.Asimismo la mejora en las técnicas quirúrgicas y una mejor indicación de las mismas ha mejorado el pronóstico de estas dos graves complicaciones. La colaboración entre el oftalmólogo y el reumatólogo pediátrico es fundamental para conseguir un mejor control de la inflamación intraocular y de esta manera limitar la morbilidad visual a largo plazo.
Bibliografía
- Edelsten C, Reddy MA, Stanford MR, Graham EM. Visual loss associated with pediatric uveitis in english primary and referral centers. Am. J. Ophthalmol. 2003;135:676-80.
- Thorne JE, Woreta F, Kedhar SR, Dunn JP, Jabs DA. Juvenile idiopathic arthritis-associated uveitis: incidence of ocular complications and visual acuity loss. Am J Ophthalmol. 2007;143:840-6.
- Sheila Angeles-Han SY. Prevention and Management of Cataracts in Children with Juvenile Idiopathic Arthritis–Associated Uveitis. Curr Rheumatol.Rep. 2012;14:142-9.
- Woreta F, Thorne JE, Jabs DA, Kedhar SR, Dunn JP. Risk factors for ocular complications and poor visual acuity at presentation among patients with uveitis associated with juvenile idiopathic arthritis. Am J Ophthalmol. 2007;143:647-55.
- Workshop I. Standardization of Uveitis Nomenclature for Reporting Clinical Data. Results of the First International Workshop. Am J Ophthalmol. 2005;140:509-16.
- García-De-Vicuña C, et al. Usefulness of adalimumab in the treatment of refractory uveitis associated with juvenile idiopathic arthritis. Mediators Inflamm. 2013, Article ID 560632, 6 pages.
- Grajewski RS, Zurek-Imhoff B, Roesel M, Heinz C, Heiligenhaus A. Favourable outcome after cataract surgery with IOL implantation in uveitis associated with juvenile idiopathic arthritis. Acta Ophthalmol. 2012;90:657-62.
- Mehta S, Linton MM, Kempen JH. Outcomes of Cataract Surgery in Patients With Uveitis: A Systematic Review and Meta-analysis. Am J Ophthalmol. 2014;158:676-92.e7.
- Bohnsack BL, Freedman SF. Surgical outcomes in childhood uveitic glaucoma. Am J Ophthalmol. 2013;155:134-42.
- Siddique SS, Suelves AM, Baheti U, Foster CS. Glaucoma and uveitis. Surv Ophthalmol. 2013;58:1-10.
- Aponte EP, Diehl N, Mohney BG. Medical and surgical outcomes in childhood glaucoma: A population-based study. JAAPOS 2012;15:263-7.